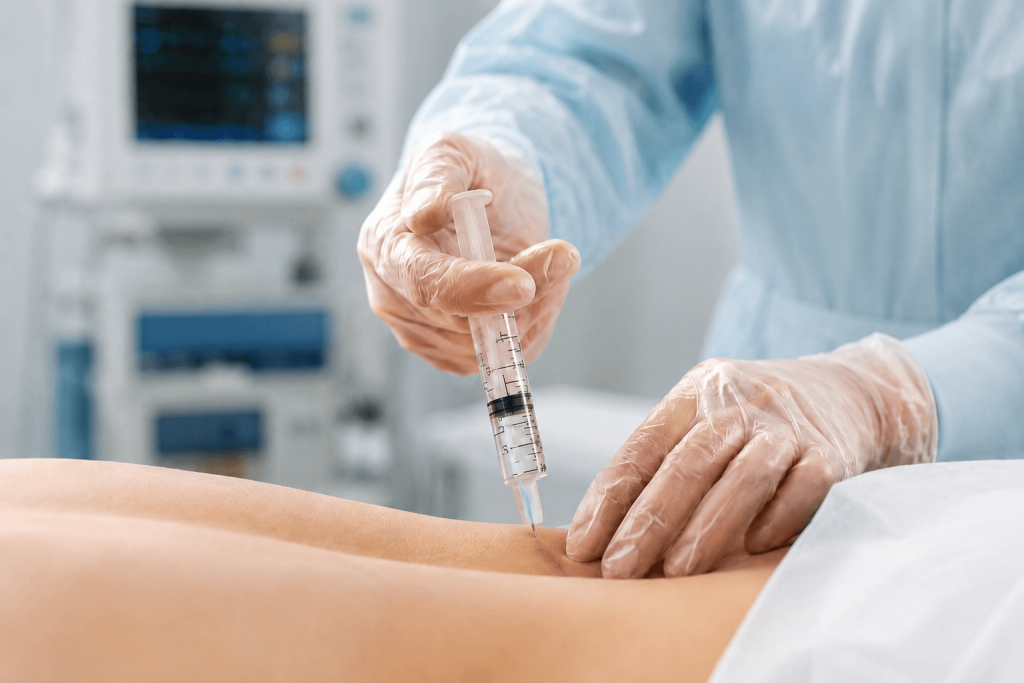
- L’infiltration épidurale est envisagée surtout en cas de douleur radiculaire, pas pour une lombalgie commune sans douleur de jambe.
- Le bénéfice est généralement temporaire et plus net à court terme qu’à long terme.
- Elle peut servir à gagner du temps si la douleur empêche de bouger, de dormir ou de faire de la physiothérapie.
- Elle ne doit pas retarder une évaluation urgente en cas de perte de force, de troubles sphinctériens ou d’anesthésie de la zone génitale.
- La décision doit se fonder sur les symptômes, l’examen neurologique et l’imagerie, pas seulement sur une résonance.
Qu’est-ce qu’une infiltration épidurale
Une infiltration épidurale consiste à administrer un médicament dans l’espace épidural, une zone située autour des racines nerveuses et des enveloppes de la moelle. Dans le contexte de la sciatique, on associe généralement un anesthésique local à un corticoïde. L’objectif est de réduire l’inflammation autour du nerf irrité afin de diminuer la douleur qui descend dans la jambe.
La sciatique n’est pas un diagnostic unique. C’est un symptôme : une douleur qui s’irradie depuis la région lombaire ou la fesse vers la jambe, parfois jusqu’au pied. Elle peut survenir en raison d’une hernie discale, d’une sténose foraminale, d’une sténose latérale, d’une inflammation radiculaire ou, moins fréquemment, d’autres causes. C’est pourquoi une infiltration bien indiquée commence bien avant l’aiguille : elle débute par une bonne anamnèse, un examen neurologique et une imagerie qui correspondent à ce que la personne ressent.
Il existe plusieurs voies d’accès. La transforaminale vise à atteindre la racine affectée. L’interlaminaire introduit le médicament depuis une zone postérieure plus centrale. La voie caudale entre par la partie basse du sacrum. Il n’y a pas de voie universellement « meilleure » pour tous : le choix dépend du niveau, de l’anatomie, des chirurgies antérieures, du type de lésion et de l’objectif du geste.
Symptômes et indications
L’infiltration épidurale a généralement plus de sens lorsque prédomine la douleur radiculaire : douleur qui descend dans la jambe avec un trajet relativement défini, sensation électrique, brûlure, fourmillements ou douleur qui s’aggrave en position debout, en marchant, en toussant ou en éternuant. Dans ces cas, le problème peut concerner une racine nerveuse enflammée ou comprimée.
Quand cela peut avoir du sens
- Sciatique aiguë ou subaiguë très douloureuse qui limite le sommeil, la marche ou les activités de base.
- Douleur radiculaire qui empêche d’entamer une physiothérapie active.
- Hernie lombaire ou sténose foraminale qui correspond au trajet de la douleur.
- Besoin de gagner du temps s’il n’existe pas de déficit neurologique progressif.
- Douleur de jambe clairement plus importante que la douleur lombaire centrale.
Quand cela a généralement moins de sens
- Lombalgie axiale sans douleur irradiée claire à la jambe.
- Douleur chronique très peu spécifique sans corrélation clinique-imagerie.
- Claudication neurogène due à une sténose centrale sévère, où l’objectif principal est d’élargir le canal.
- Déficit moteur progressif, où retarder la décision peut être préjudiciable.
- Douleur accompagnée de fièvre, suspicion d’infection, tumeur ou fracture, qui nécessite une autre voie diagnostique.
Diagnostic avant d’infiltrer
Une imagerie montrant une « hernie » ne suffit pas pour décider d’une infiltration. Beaucoup de personnes présentent des protrusions ou une dégénérescence discale sans que cela n’explique la douleur actuelle. La question utile est : le niveau visible à l’imagerie coïncide-t-il avec le trajet de la douleur, l’examen neurologique et l’évolution ?
Histoire clinique
On évalue où commence la douleur, jusqu’où elle descend, s’il y a des fourmillements, une perte de sensibilité, une faiblesse, les facteurs qui l’aggravent et la durée. Les traitements antérieurs, la médication, le diabète, les anticoagulants, les allergies, les opérations antérieures et les antécédents d’infection ou de cancer sont aussi importants.
Examen neurologique
L’examen vérifie la force, les réflexes, la sensibilité, la marche, la capacité à marcher sur la pointe des pieds ou sur les talons et des manœuvres qui reproduisent la douleur radiculaire. Une perte de force réelle pèse plus qu’une imagerie spectaculaire sans symptômes clairs.
Examens d’imagerie
L’IRM lombaire est généralement l’examen le plus utile pour voir les disques, les racines nerveuses et le canal. Le scanner peut aider pour l’os, l’arthrose, une sténose foraminale osseuse ou une chirurgie antérieure. Les radiographies dynamiques sont réservées si l’on suspecte une instabilité. L’imagerie doit être demandée si elle peut modifier la conduite à tenir, pas par routine.
Alternatives non chirurgicales et chirurgicales
Alternatives non chirurgicales
Le premier palier, lorsqu’il n’y a pas de signes d’alerte, combine en général information, maintien d’une activité dans la tolérance, exercice progressif et physiothérapie active. Le repos strict prolongé aide rarement. Certaines personnes ont besoin d’anti-inflammatoires ou d’autres analgésiques pendant quelques jours ou semaines, en évaluant toujours les risques digestifs, rénaux, cardiovasculaires et les interactions médicamenteuses.
L’infiltration épidurale intervient comme outil intermédiaire. Elle peut réduire la douleur suffisamment pour mieux marcher, mieux dormir ou commencer la rééducation. Elle ne « replace » pas le disque ni n’élimine une sténose osseuse, si bien que son résultat doit être interprété comme partie d’un plan et non comme un traitement isolé.
Alternatives chirurgicales
La chirurgie est envisagée lorsqu’il existe une douleur radiculaire invalidante qui ne s’améliore pas avec un traitement conservateur bien mené, lorsque l’imagerie correspond aux symptômes ou lorsqu’il y a un déficit neurologique significatif. En cas d’hernie lombaire, une microdiscectomie ou une chirurgie endoscopique peuvent être proposées dans des cas sélectionnés. Pour la sténose, une décompression peut être nécessaire. S’il existe en plus une instabilité, une déformation ou une spondylolisthésis, une fusion peut entrer en discussion, mais ce n’est pas la solution pour toute sciatique.
Bénéfices, risques et effets indésirables
Bénéfices attendus
Les preuves suggèrent que les infiltrations épidurales avec corticoïde peuvent produire une petite amélioration à court terme de la douleur de jambe et de l’incapacité liée à la douleur radiculaire lombo-sacrée. Dans la pratique, certaines personnes ressentent un soulagement net pendant des semaines ou des mois, d’autres seulement un soulagement partiel et d’autres ne s’améliorent pas. La réponse initiale ne garantit pas que le problème soit résolu de façon définitive.
La plus grande valeur peut être de rompre un cercle de douleur intense, d’immobilité, de mauvais sommeil et de peur du mouvement. Si la douleur diminue, la personne peut mieux marcher, faire de l’exercice thérapeutique et retrouver confiance. Il faut profiter activement de cette fenêtre d’amélioration.
Risques et effets indésirables
Les effets habituels sont généralement transitoires : gêne locale, augmentation de la douleur pendant 24-48 heures, céphalée, vertige, réaction vasovagale, rougeur faciale, insomnie ou élévation temporaire de la glycémie chez les personnes diabétiques. Il existe aussi des risques moins fréquents : infection, saignement, ponction durale, réaction allergique ou aggravation neurologique.
Les événements neurologiques graves sont rares, mais des complications sérieuses ont été rapportées. C’est pourquoi il est important que le geste soit bien indiqué, réalisé avec une technique appropriée, guidé par imagerie quand il convient, et après une revue préalable des médicaments anticoagulants, des allergies, du diabète, d’une grossesse, d’une infection active et des antécédents pertinents.
Critères pour orientation
Il est conseillé d’orienter vers une évaluation spécialisée si la douleur de jambe est intense, persiste au-delà de plusieurs semaines malgré une prise en charge correcte, empêche de marcher ou de dormir, ou s’accompagne de fourmillements et d’une perte fonctionnelle. L’orientation est aussi raisonnable s’il existe un doute entre hernie, sténose, douleur sacro-iliaque, douleur facettaire ou problème vasculaire.
La priorité augmente en cas d’apparition de faiblesse, de chute du pied, de perte progressive de la sensibilité ou de douleur bilatérale. Dans ces cas, la question n’est pas seulement d’infiltrer ou non, mais de savoir s’il existe une compression neurologique nécessitant une stratégie plus rapide.
Délais de récupération réalistes
Le geste est généralement ambulatoire. Beaucoup de personnes marchent le jour même, bien qu’il soit recommandé d’éviter des efforts importants pendant les premières 24-48 heures. Si un anesthésique local est utilisé, il peut y avoir un soulagement dans les premières heures puis un retour de la douleur avant que le corticoïde fasse effet. Le bénéfice, lorsqu’il survient, se manifeste souvent entre quelques jours et une semaine.
La durée du soulagement est variable. Elle peut durer des jours, des semaines ou des mois. Pour certaines personnes, cela permet de dépasser une phase aiguë sans chirurgie ; pour d’autres, cela ne confirme que l’origine radiculaire de la douleur ou sert de pont pendant la décision suivante. S’il n’y a pas d’amélioration ou si la douleur revient avec la même intensité, il faut revoir le diagnostic et ne pas répéter les infiltrations de façon automatique.
Quand se rendre aux urgences
Il existe des symptômes qui ne doivent pas attendre un rendez-vous programmé. Rendez-vous aux urgences en cas d’apparition d’une perte de force nouvelle ou progressive, de difficulté à relever le pied, de perte de sensibilité dans la zone génitale ou périnéale, de rétention urinaire, d’incontinence, de perte du contrôle intestinal, de fièvre avec douleur dorsale intense, de douleur après un traumatisme important ou d’aggravation rapide de l’état général.
Ces signes peuvent indiquer une compression sévère des racines nerveuses, un syndrome de la queue de cheval, une infection, une fracture ou un autre problème nécessitant une évaluation immédiate.
Mythes et réalités
Mythe : « Une infiltration guérit la hernie »
Réalité : elle peut réduire l’inflammation et la douleur, mais n’élimine pas nécessairement la hernie ni ne corrige une sténose osseuse.
Mythe : « Si ça marche, je n’ai plus besoin de rééducation »
Réalité : le soulagement doit être mis à profit pour retrouver le mouvement, la force et la tolérance à l’activité.
Mythe : « Si ça ne marche pas, il faut forcément opérer »
Réalité : pas toujours. L’échec peut être dû à une mauvaise indication, à une douleur d’une autre origine ou à une phase évolutive particulière. Il faut réévaluer.
Mythe : « Toutes les infiltrations se valent »
Réalité : elles diffèrent par la voie d’accès, le niveau, la médication, la guidage par imagerie et l’objectif diagnostique ou thérapeutique.
Mythe : « C’est un geste sans risques »
Réalité : il est généralement sûr entre des mains expertes et bien indiqué, mais aucun geste invasif n’est sans risque.
Questions fréquentes
Est-ce que l’infiltration épidurale fait mal ?
Elle est généralement bien tolérée. On utilise une anesthésie locale et l’on peut ressentir une pression ou une gêne brève. L’expérience varie selon la sensibilité, le niveau traité et la technique.
Quand commence-t-elle à faire effet ?
L’anesthésique peut soulager pendant quelques heures. Le corticoïde peut mettre plusieurs jours, et parfois jusqu’à une semaine, pour montrer son bénéfice.
Combien de temps dure le soulagement ?
Il peut durer de quelques jours à plusieurs semaines ou mois. Toutes les personnes ne répondent pas de la même façon et le bénéfice est souvent plus prévisible à court terme.
Permet-elle d’éviter une chirurgie ?
Parfois, elle peut aider à franchir une phase douloureuse sans opérer, mais elle ne doit pas retarder une chirurgie indiquée en cas de déficit neurologique progressif ou de compression grave.
Puis-je travailler le lendemain ?
Beaucoup reprennent une activité légère rapidement, mais les travaux physiques peuvent nécessiter plus de prudence. La recommandation concrète dépend du geste et de l’état clinique.
Combien d’infiltrations peut-on faire ?
Il n’existe pas de nombre universel. Les répéter n’a de sens que s’il y a eu un bénéfice clair, que le diagnostic reste cohérent et que le rapport bénéfice/risque demeure favorable.
Est-ce la même chose qu’une infiltration facettaire ?
Non. L’épidurale vise à agir près des racines nerveuses. La facettaire se dirige vers les articulations postérieures de la colonne et s’utilise pour un autre type de douleur.
Que se passe-t-il si la douleur s’aggrave après ?
Une augmentation légère et transitoire peut survenir. Si la douleur est intense, progresse, s’accompagne de fièvre, de faiblesse ou de perte de sensibilité, il faut contacter l’équipe médicale ou se rendre aux urgences.
Glossaire
- Sciatique : douleur qui descend dans la jambe en raison de l’irritation ou de la compression d’une racine nerveuse.
- Radiculopathie : atteinte d’une racine nerveuse pouvant provoquer douleur, fourmillements, perte de sensibilité ou faiblesse.
- Espace épidural : zone autour des structures nerveuses où le médicament est déposé.
- Corticoïde : médicament anti-inflammatoire puissant utilisé pour réduire l’inflammation locale.
- Anesthésique local : médicament qui engourdit temporairement une zone.
- Hernie discale : sortie de matériel du disque pouvant irriter ou comprimer une racine.
- Sténose foraminale : rétrécissement de l’orifice par lequel sort une racine nerveuse.
- Déficit moteur : perte objective de force.
- Queue de cheval : ensemble des racines nerveuses à la fin de la colonne lombaire.
Références
- NICE. Low back pain and sciatica in over 16s: assessment and management. 2016, actualizado 2020. https://www.nice.org.uk/guidance/ng59/chapter/recommendations
- Cochrane. Epidural corticosteroid injections for lumbosacral radicular pain. 2020. https://pubmed.ncbi.nlm.nih.gov/32271952/
- North American Spine Society. Lumbar Disc Herniation with Radiculopathy guideline summary. 2022. https://www.guidelinecentral.com/guideline/9905/
- AAOS OrthoInfo. Herniated Disk in the Lower Back. Actualizado 2026. https://orthoinfo.aaos.org/en/diseases–conditions/herniated-disk-in-the-lower-back/
- AAOS OrthoInfo. Spinal Injections. Actualizado 2026. https://orthoinfo.aaos.org/en/treatment/spinal-injections/
- AANS. Herniated Disc. Consulta 2026. https://www.aans.org/patients/conditions-treatments/herniated-disc/
- AANS. Cauda Equina Syndrome. Consulta 2026. https://www.aans.org/patients/conditions-treatments/cauda-equina-syndrome/
- FDA. Drug Safety Communication on epidural corticosteroid injections. 2014/2016. https://www.fda.gov/drugs/drug-safety-and-availability/comunicado-de-la-fda-sobre-la-seguridad-de-los-medicamentos-fda-requiere-cambios-en-la-etiqueta-para-0
- MedlinePlus. Inyecciones epidurales para el dolor de espalda. Consulta 2026. https://medlineplus.gov/spanish/ency/article/007485.htm
- Johns Hopkins Medicine. Epidural Corticosteroid Injections. Consulta 2026. https://www.hopkinsmedicine.org/health/conditions-and-diseases/epidural-corticosteroid-injections
Contenu éducatif : ce guide ne remplace pas une évaluation médicale individuelle. En cas de perte de force, d’altérations sensitives importantes, de fièvre, de douleur après un traumatisme, d’antécédents de cancer ou de difficultés à contrôler les urines ou les selles, la priorité est une évaluation médicale urgente.