- La infiltración epidural se plantea sobre todo en dolor radicular, no en lumbalgia común sin dolor de pierna.
- El beneficio suele ser temporal y más claro a corto plazo que a largo plazo.
- Puede servir para ganar margen si el dolor impide moverse, dormir o hacer fisioterapia.
- No debe retrasar una valoración urgente si hay pérdida de fuerza, problemas de esfínteres o anestesia en la zona genital.
- La decisión debe basarse en síntomas, exploración neurológica e imagen, no solo en una resonancia.
Qué es una infiltración epidural
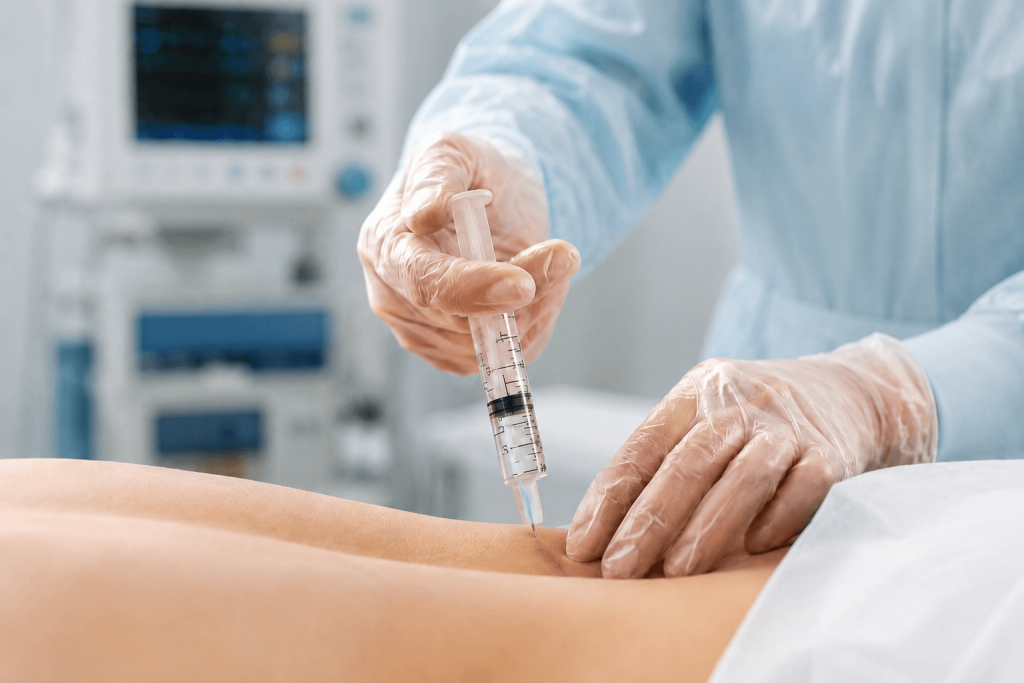
Una infiltración epidural consiste en administrar medicación en el espacio epidural, una zona situada alrededor de las raíces nerviosas y de las cubiertas de la médula. En el contexto de ciática, suele combinarse un anestésico local con un corticoide. El objetivo es reducir la inflamación alrededor del nervio irritado para disminuir el dolor que baja por la pierna.
La ciática no es un diagnóstico único. Es un síntoma: dolor que se irradia desde la zona lumbar o la nalga hacia la pierna, a veces hasta el pie. Puede aparecer por una hernia discal, una estenosis foraminal, una estenosis lateral, una inflamación radicular o, menos frecuentemente, otras causas. Por eso una infiltración bien indicada empieza mucho antes de la aguja: empieza con una buena historia clínica, una exploración neurológica y una imagen que encaje con lo que la persona nota.
Hay varias vías de acceso. La transforaminal busca llegar cerca de la raíz afectada. La interlaminar introduce la medicación desde una zona posterior más central. La caudal entra desde la parte baja del sacro. No hay una vía universalmente “mejor” para todos: la elección depende del nivel, la anatomía, cirugías previas, tipo de lesión y objetivo del procedimiento.
Síntomas e indicaciones
La infiltración epidural suele tener más sentido cuando predomina el dolor radicular: dolor que baja por la pierna con recorrido relativamente definido, sensación eléctrica, quemazón, hormigueo o dolor que empeora al estar de pie, caminar, toser o estornudar. En estos casos, el problema puede estar en una raíz nerviosa inflamada o comprimida.
Cuándo puede tener sentido
- Ciática aguda o subaguda muy dolorosa que limita sueño, marcha o actividad básica.
- Dolor radicular que no permite iniciar fisioterapia activa.
- Hernia lumbar o estenosis foraminal que encaja con el recorrido del dolor.
- Necesidad de ganar tiempo si no hay déficit neurológico progresivo.
- Dolor de pierna claramente más importante que el dolor lumbar central.
Cuándo suele tener menos sentido
- Lumbalgia axial sin dolor irradiado claro a la pierna.
- Dolor crónico muy inespecífico sin correlación clínica-radiológica.
- Claudicación neurógena por estenosis central severa, donde el objetivo principal es ampliar el canal.
- Déficit motor progresivo, donde retrasar la decisión puede ser perjudicial.
- Dolor con fiebre, sospecha de infección, tumor o fractura, que requiere otra ruta diagnóstica.
Diagnóstico antes de infiltrar
Una resonancia “con hernia” no basta para decidir una infiltración. Muchas personas tienen protrusiones o degeneración discal sin que eso explique el dolor actual. La pregunta útil es: ¿el nivel que se ve en la imagen coincide con el trayecto del dolor, la exploración neurológica y la evolución?
Historia clínica
Se valora dónde empieza el dolor, hasta dónde baja, si hay hormigueo, pérdida de sensibilidad, debilidad, factores que lo agravan y duración. También importan tratamientos previos, medicación, diabetes, anticoagulantes, alergias, cirugías anteriores y antecedentes de infección o cáncer.
Exploración neurológica
La exploración revisa fuerza, reflejos, sensibilidad, marcha, capacidad para caminar de puntillas o talones y maniobras que reproducen el dolor radicular. Una pérdida de fuerza real pesa más que una resonancia llamativa sin síntomas claros.
Pruebas de imagen
La resonancia lumbar suele ser la prueba más útil para ver discos, raíces nerviosas y canal. El TAC puede ayudar en hueso, artrosis, estenosis foraminal ósea o cirugía previa. Las radiografías dinámicas se reservan para sospecha de inestabilidad. La imagen debe pedirse si puede cambiar la conducta, no por rutina.
Alternativas no quirúrgicas y quirúrgicas
Alternativas no quirúrgicas
El primer escalón, cuando no hay señales de alarma, suele combinar educación, mantener actividad dentro de lo tolerable, ejercicio progresivo y fisioterapia activa. El reposo absoluto prolongado rara vez ayuda. Algunas personas necesitan antiinflamatorios u otros analgésicos durante pocos días o semanas, siempre valorando riesgos digestivos, renales, cardiovasculares y de interacción con otros fármacos.
La infiltración epidural entra como herramienta intermedia. Puede reducir el dolor lo suficiente para caminar mejor, dormir mejor o empezar rehabilitación. No “recoloca” el disco ni elimina una estenosis ósea, por lo que su resultado se interpreta como parte de un plan, no como tratamiento aislado.
Alternativas quirúrgicas
La cirugía se valora cuando existe dolor radicular incapacitante que no mejora con tratamiento conservador bien realizado, cuando la imagen encaja con los síntomas o cuando hay déficit neurológico relevante. En hernia lumbar puede plantearse microdiscectomía o cirugía endoscópica en casos seleccionados. En estenosis puede requerirse descompresión. Si además hay inestabilidad, deformidad o espondilolistesis, puede entrar en discusión una fusión, pero no es la solución para toda ciática.
Beneficios, riesgos y efectos adversos
Beneficios esperables
La evidencia sugiere que las infiltraciones epidurales con corticoide pueden producir una mejoría pequeña a corto plazo del dolor de pierna y de la discapacidad en dolor radicular lumbosacro. En la práctica, algunas personas notan alivio claro durante semanas o meses, otras solo alivio parcial y otras no mejoran. La respuesta inicial no garantiza que el problema esté resuelto de forma definitiva.
El mayor valor puede estar en romper un círculo de dolor intenso, inmovilidad, mal sueño y miedo al movimiento. Si el dolor baja, la persona puede caminar más, hacer ejercicio terapéutico y recuperar confianza. Esa ventana de mejora debe aprovecharse de forma activa.
Riesgos y efectos adversos
Los efectos habituales suelen ser transitorios: molestia local, aumento del dolor durante 24-48 horas, cefalea, mareo, reacción vasovagal, enrojecimiento facial, insomnio o subida temporal de glucosa en personas con diabetes. También existen riesgos menos frecuentes: infección, sangrado, punción dural, reacción alérgica o empeoramiento neurológico.
Los eventos neurológicos graves son raros, pero se han comunicado complicaciones serias. Por eso es importante que el procedimiento esté bien indicado, se realice con técnica adecuada, guía por imagen cuando proceda y una revisión previa de medicación anticoagulante, alergias, diabetes, embarazo, infección activa y antecedentes relevantes.
Criterios para derivación
Conviene derivar a valoración especializada si el dolor de pierna es intenso, persiste más allá de varias semanas pese a manejo correcto, impide caminar o dormir, o se acompaña de hormigueo y pérdida funcional. La derivación también es razonable si hay dudas entre hernia, estenosis, dolor sacroilíaco, dolor facetario o problema vascular.
La prioridad aumenta si aparece debilidad, caída del pie, pérdida progresiva de sensibilidad o dolor bilateral. En esos casos, la pregunta no es solo si infiltrar o no, sino si existe compresión neurológica que requiere una estrategia más rápida.
Tiempos de recuperación realistas
El procedimiento suele ser ambulatorio. Muchas personas caminan el mismo día, aunque se recomienda evitar esfuerzos importantes durante las primeras 24-48 horas. Si se usa anestésico local, puede haber alivio en las primeras horas y luego regreso del dolor antes de que el corticoide haga efecto. El beneficio, cuando aparece, suele notarse entre varios días y una semana.
La duración del alivio es variable. Puede durar días, semanas o meses. En algunas personas permite superar una fase aguda sin cirugía; en otras, solo confirma que el dolor viene de una raíz concreta o sirve como puente mientras se decide el siguiente paso. Si no hay mejoría o el dolor vuelve con la misma intensidad, hay que revisar el diagnóstico y no repetir infiltraciones de forma automática.
Cuándo acudir a urgencias
Hay síntomas que no deben esperar a una cita programada. Acude a urgencias si aparece pérdida de fuerza nueva o progresiva, dificultad para levantar el pie, pérdida de sensibilidad en la zona genital o perineal, retención urinaria, incontinencia, pérdida de control intestinal, fiebre con dolor de espalda intenso, dolor tras traumatismo importante o empeoramiento rápido del estado general.
Estos signos pueden indicar compresión grave de raíces nerviosas, síndrome de cola de caballo, infección, fractura u otro problema que exige valoración inmediata.
Mitos y realidades
Mito: “Una infiltración cura la hernia”
Realidad: puede reducir inflamación y dolor, pero no elimina necesariamente la hernia ni corrige una estrechez ósea.
Mito: “Si funciona, ya no necesito rehabilitación”
Realidad: el alivio debe aprovecharse para recuperar movimiento, fuerza y tolerancia a la actividad.
Mito: “Si no funciona, seguro que necesito cirugía”
Realidad: no siempre. Puede fallar por mala indicación, dolor de otra fuente o fase evolutiva. Hay que reevaluar.
Mito: “Todas las infiltraciones son iguales”
Realidad: cambian la vía de acceso, el nivel, la medicación, la guía por imagen y el objetivo diagnóstico o terapéutico.
Mito: “Es un procedimiento sin riesgos”
Realidad: suele ser seguro en manos expertas y bien indicado, pero ningún procedimiento invasivo es riesgo cero.
Preguntas frecuentes
¿La infiltración epidural duele?
Suele tolerarse bien. Se utiliza anestesia local y puede notarse presión o molestia breve. La experiencia varía según sensibilidad, nivel tratado y técnica.
¿Cuándo empieza a hacer efecto?
El anestésico puede aliviar durante unas horas. El corticoide puede tardar varios días y, en algunos casos, hasta una semana en mostrar su beneficio.
¿Cuánto dura el alivio?
Puede durar desde pocos días hasta varias semanas o meses. No todas las personas responden igual y el beneficio suele ser más previsible a corto plazo.
¿Sirve para evitar una cirugía?
A veces puede ayudar a superar una fase dolorosa sin operar, pero no debe retrasar una cirugía indicada si hay déficit neurológico progresivo o compresión grave.
¿Puedo trabajar al día siguiente?
Muchas personas retoman actividad ligera pronto, pero los trabajos físicos pueden requerir más prudencia. La recomendación concreta depende del procedimiento y del estado clínico.
¿Cuántas infiltraciones se pueden hacer?
No existe un número universal. Repetirlas solo tiene sentido si hubo beneficio claro, el diagnóstico sigue siendo coherente y el balance riesgo-beneficio continúa siendo favorable.
¿Es lo mismo una epidural que una infiltración facetaria?
No. La epidural busca actuar cerca de raíces nerviosas. La facetaria se dirige a articulaciones posteriores de la columna y se usa en otro tipo de dolor.
¿Qué pasa si el dolor empeora después?
Un aumento leve y transitorio puede ocurrir. Si el dolor es intenso, progresa, aparece fiebre, debilidad o pérdida de sensibilidad, hay que contactar con el equipo médico o acudir a urgencias.
Glosario
- Ciática: dolor que baja por la pierna por irritación o compresión de una raíz nerviosa.
- Radiculopatía: alteración de una raíz nerviosa que puede causar dolor, hormigueo, pérdida de sensibilidad o debilidad.
- Espacio epidural: zona alrededor de las estructuras nerviosas donde se deposita la medicación.
- Corticoide: fármaco antiinflamatorio potente usado para reducir inflamación local.
- Anestésico local: medicamento que adormece temporalmente una zona.
- Hernia discal: salida de material del disco que puede irritar o comprimir una raíz.
- Estenosis foraminal: estrechamiento del orificio por donde sale una raíz nerviosa.
- Déficit motor: pérdida objetiva de fuerza.
- Cola de caballo: conjunto de raíces nerviosas al final de la columna lumbar.
Referencias
- NICE. Low back pain and sciatica in over 16s: assessment and management. 2016, actualizado 2020. https://www.nice.org.uk/guidance/ng59/chapter/recommendations
- Cochrane. Epidural corticosteroid injections for lumbosacral radicular pain. 2020. https://pubmed.ncbi.nlm.nih.gov/32271952/
- North American Spine Society. Lumbar Disc Herniation with Radiculopathy guideline summary. 2022. https://www.guidelinecentral.com/guideline/9905/
- AAOS OrthoInfo. Herniated Disk in the Lower Back. Actualizado 2026. https://orthoinfo.aaos.org/en/diseases–conditions/herniated-disk-in-the-lower-back/
- AAOS OrthoInfo. Spinal Injections. Actualizado 2026. https://orthoinfo.aaos.org/en/treatment/spinal-injections/
- AANS. Herniated Disc. Consulta 2026. https://www.aans.org/patients/conditions-treatments/herniated-disc/
- AANS. Cauda Equina Syndrome. Consulta 2026. https://www.aans.org/patients/conditions-treatments/cauda-equina-syndrome/
- FDA. Drug Safety Communication on epidural corticosteroid injections. 2014/2016. https://www.fda.gov/drugs/drug-safety-and-availability/comunicado-de-la-fda-sobre-la-seguridad-de-los-medicamentos-fda-requiere-cambios-en-la-etiqueta-para-0
- MedlinePlus. Inyecciones epidurales para el dolor de espalda. Consulta 2026. https://medlineplus.gov/spanish/ency/article/007485.htm
- Johns Hopkins Medicine. Epidural Corticosteroid Injections. Consulta 2026. https://www.hopkinsmedicine.org/health/conditions-and-diseases/epidural-corticosteroid-injections
Contenido educativo: esta guía no sustituye una valoración médica individual. Si existe pérdida de fuerza, alteraciones de sensibilidad importantes, fiebre, dolor tras traumatismo, antecedentes de cáncer o problemas para controlar orina o heces, la prioridad es una valoración médica urgente.