La fusion de l’articulation sacro-iliaque (ASI) peut soulager la douleur chez des patients soigneusement sélectionnés, avec confirmation diagnostique, après l’échec de traitements conservateurs. En 2024–2025, les données sont hétérogènes : plusieurs essais favorisent la chirurgie par rapport au traitement non chirurgical, mais un essai avec chirurgie fictive n’a pas montré de supériorité à 6 mois. L’essentiel est une sélection rigoureuse (douleur confirmée par des blocs diagnostiques, tests cliniques concordants et exclusion d’autres sources) et des attentes réalistes quant aux bénéfices et aux risques.
- Utile dans la douleur sacro-iliaque chronique réfractaire avec diagnostic confirmé.
- Avant l’opération : éducation, kinésithérapie active, antalgiques prudents et infiltrations ciblées.
- Bénéfice habituel : diminution de la douleur et meilleure fonction chez des patients bien sélectionnés ; résultats variables selon la technique.
- Risques : malposition, lésion nerveuse/vasculaire, absence de fusion et nécessité de reprise.
- Récupération typique : marche précoce ; retour au travail de bureau en 2–6 semaines et activités plus lourdes en 8–12 semaines en l’absence de complications.
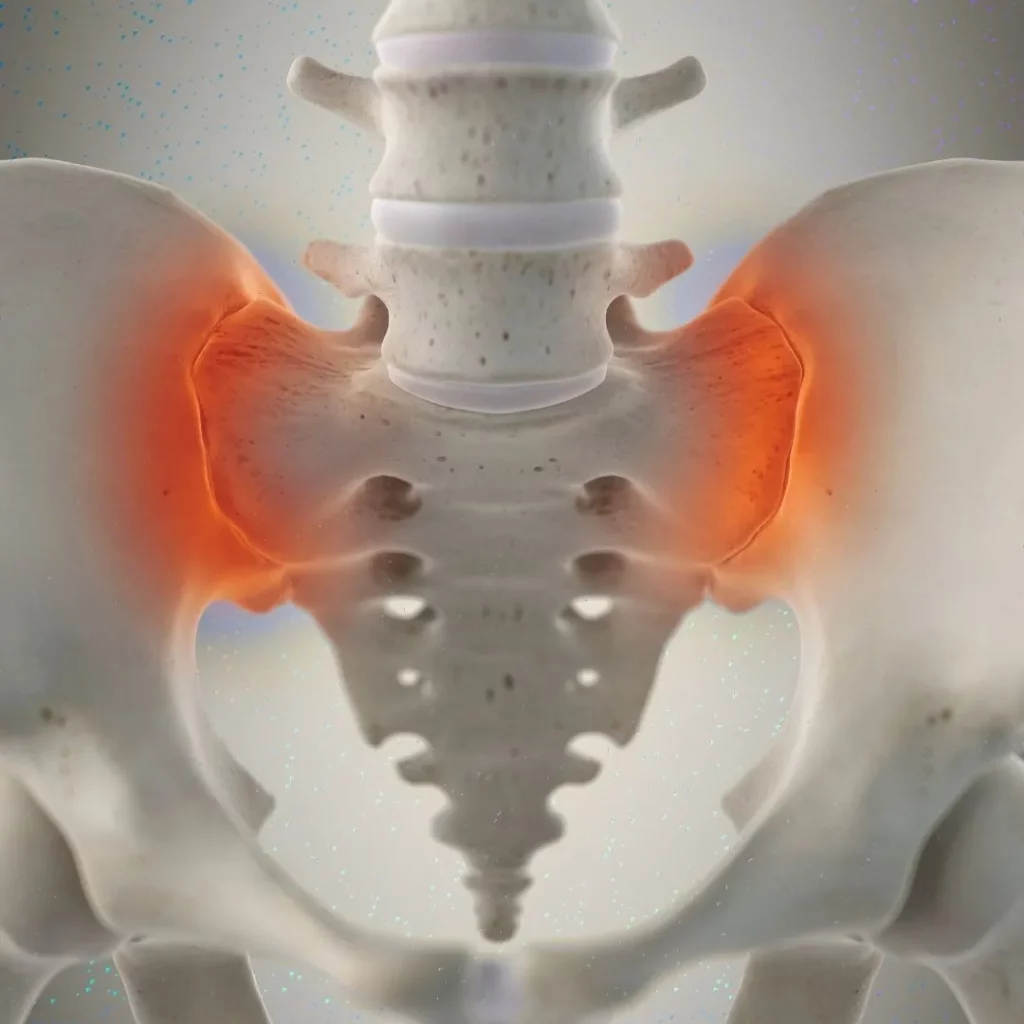
Qu’est-ce que la douleur de l’articulation sacro-iliaque ?
L’ASI relie le sacrum aux os iliaques. Sa mobilité est limitée, mais la dégénérescence, la surcharge, la grossesse, les traumatismes ou des chirurgies antérieures peuvent l’inflammer et provoquer une douleur de la fesse basse et de la région lombo-sacrée, parfois irradiant à l’aine ou à l’arrière de la cuisse. Le diagnostic est clinique et fonctionnel : histoire compatible, manœuvres provocatrices positives et, surtout, réponse aux blocs diagnostiques avec anesthésique local sous guidage image.
Symptômes et indications : qui peut en bénéficier ?
- Douleur localisée à la fesse basse, majorée en position debout ou dans les escaliers.
- Batterie de tests cliniques positive (p. ex., FABER/Patrick, compression et distraction pelviennes) réalisée par des professionnels formés.
- Confirmation par un ou deux blocs diagnostiques de l’ASI procurant un soulagement net pendant plusieurs heures.
- Échec d’un programme conservateur bien mené (éducation, exercices thérapeutiques, modulation des charges, antalgiques prudents, infiltrations) sur plusieurs semaines.
- Absence d’autres causes principales (sténose centrale sévère, radiculopathie dominante, pathologie de hanche) à l’évaluation.
Examens utiles pour le diagnostic
Ce qui apporte généralement de la valeur : anamnèse et examen ciblés ; radiographies du bassin pour écarter d’autres causes ; IRM ou TDM en cas de suspicion osseuse ou pour planifier les implants ; blocs diagnostiques sous guidage image confirmant la source de la douleur. Ce qui change rarement la décision : examens indiscriminés sans corrélation clinique, ou infiltrations sans indication claire.
Alternatives à la chirurgie (et quand les mener à terme)
- Programme actif de kinésithérapie axé sur le contrôle lombo-pelvien, la force des fessiers et la stabilisation.
- Antalgiques non opioïdes, adjuvants en cas de douleur neuropathique ; éviter les opioïdes au long cours.
- Infiltrations intra- ou péri-articulaires avec anesthésique/corticoïde : soulagement transitoire utile aussi au diagnostic.
- Radiofréquence des branches latérales dans des cas sélectionnés.
Ces options doivent être essayées et documentées avant d’envisager la fusion, sauf contre-indication.
En quoi consiste la fusion sacro-iliaque mini-invasive ?
L’objectif est de stabiliser l’ASI pour réduire le micromouvement douloureux. Par de petites incisions, des implants (p. ex., vis ou dispositifs triangulaires) sont introduits de l’ilion vers le sacrum sous contrôle radiologique ou navigation. Il existe des voies d’abord latérale et postérieure/postéro-latérale ; elles diffèrent par la trajectoire, l’ancrage et le profil de complications. L’intervention dure généralement 30–90 minutes par côté et autorise une marche assistée précoce.
Bénéfices attendus (et leur variabilité)
- Dans des cohortes bien sélectionnées, la plupart des patients rapportent une amélioration cliniquement significative de la douleur et de la fonction dans les premiers mois.
- Des essais versus traitement conservateur ont montré une supériorité à court terme sur la douleur/le handicap, mais un essai avec chirurgie fictive n’a pas trouvé de différence à 6 mois, soulignant l’importance de la sélection et du suivi.
- Les taux de complications et de reprises varient selon la technique et l’expérience ; ils sont faibles entre des mains expertes, mais non nuls.
Risques et effets indésirables
- Infection, saignement, thrombose, douleur persistante.
- Malposition de l’implant, lésion des racines sacrées ou des foramens.
- Absence de fusion (non-consolidation osseuse) et nécessité de réintervention.
- Complications spécifiques à la voie d’abord (p. ex., taux plus élevé rapporté dans certaines séries avec la voie latérale par rapport à la postérieure).
La décision doit peser les avantages et les inconvénients par rapport à la poursuite du traitement conservateur ou à la radiofréquence.
Critères pratiques pour l’orientation/évaluation chirurgicale
- Douleur sacro-iliaque ≥ 6 mois avec retentissement fonctionnel important malgré un traitement conservateur bien conduit.
- Examen positif sur plusieurs tests et blocs diagnostiques avec soulagement marqué.
- Imagerie utilisée pour écarter d’autres sources et pour la planification.
- Compréhension d’attentes réalistes et adhésion à la rééducation postopératoire.
Délais de récupération réalistes
- Sortie : le jour même ou le lendemain selon les comorbidités.
- Marche : précoce avec aides ; marche quotidienne à domicile.
- Travail de bureau : 2–6 semaines si la douleur est contrôlée.
- Travail physique/à impact : 8–12 semaines ou plus selon l’évolution.
- Consolidation osseuse : plusieurs mois ; contrôles cliniques et imagerie si nécessaire.
Quand se rendre aux urgences
- Douleur disproportionnée ne cédant pas aux antalgiques prescrits.
- Fièvre persistante, rougeur ou écoulement de la plaie.
- Déficit neurologique nouveau (faiblesse, anesthésie en selle) ou incontinence.
- Signes de thrombose (gonflement, douleur intense du mollet).
Idées reçues et réalités
- « La fusion de l’ASI guérit toujours la lombalgie. » Réalité : elle n’aide que si l’ASI est la source principale, bien documentée.
- « Si je suis opéré, je n’aurai pas besoin de rééducation. » Réalité : l’exercice guidé reste essentiel.
- « Toutes les techniques se valent. » Réalité : les voies d’abord ont des ancrages et des profils de complications différents.
- « Si je n’améliore pas en 2 semaines, c’est un échec. » Réalité : l’amélioration est progressive ; la consolidation prend des mois.
Foire aux questions
Comment confirme-t-on que la douleur vient de l’ASI ?
Par une histoire et un examen compatibles et un ou deux blocs diagnostiques procurant un soulagement net pendant plusieurs heures.
Dois-je épuiser la kinésithérapie avant d’être opéré ?
Oui ; la majorité s’améliore avec un programme actif et des mesures antalgiques. La chirurgie est envisagée après un échec documenté.
Quelle technique est « la meilleure » : latérale ou postérieure ?
Cela dépend de l’anatomie et de l’expérience de l’équipe. Certaines analyses rapportent des taux différents de complications et de reprises selon la voie d’abord.
Peut-on opérer les deux côtés ?
Dans des cas sélectionnés ; l’indication bilatérale doit être individualisée et peut être réalisée en deux temps.
Quand pourrai-je conduire ou travailler ?
Conduite lorsque la douleur est contrôlée et sans sédatifs ; travail de bureau 2–6 semaines, travail physique environ 8–12 semaines.
Que se passe-t-il si l’os ne consolide pas ?
La douleur peut persister et une reprise peut être envisagée ; le suivi est essentiel pour le détecter tôt.
Glossaire
- ASI : articulation sacro-iliaque, entre sacrum et ilion.
- Bloc diagnostique : injection d’anesthésique pour confirmer la source de la douleur.
- Voie latérale/postérieure : trajectoire de l’implant de l’ilion vers le sacrum par des routes différentes.
- Non-consolidation (pseudoarthrose) : absence de consolidation osseuse après tentative de fusion.
Références
- Traitements de l’articulation sacro-iliaque : options conservatrices et chirurgicales. https://complexspineinstitute.com/fr/complex-spine-institute/fr/traitements/traitements-des-articulations-sacro-iliaque/
- NICE. Minimally invasive sacroiliac joint fusion surgery for chronic sacroiliac pain (IPG578). 2017. https://www.nice.org.uk/guidance/ipg578
- Polly DW et al. Randomized Controlled Trial of Minimally Invasive SI Joint Fusion vs Non-Surgical Management. Neurosurgery. 2015. https://journals.lww.com/neurosurgery/fulltext/2015/11000/randomized_controlled_trial_of_minimally_invasive.2.aspx
- Randers EM et al. Minimally invasive sacroiliac joint fusion vs sham operation: double-blind RCT. EClinicalMedicine. 2024. https://pubmed.ncbi.nlm.nih.gov/38328752/
- Medani K et al. Lateral vs posterior approaches in SIJ fusion: meta-analysis. 2025. https://www.sciencedirect.com/science/article/pii/S2772529425000311
- Amer MH et al. Minimally invasive SIJ fusion: review and case series. 2022. https://pmc.ncbi.nlm.nih.gov/articles/PMC9595039/
- UnitedHealthcare Policy. Sacroiliac Joint Interventions. 2025. https://www.uhcprovider.com/content/dam/provider/docs/public/policies/index/commercial/sacroiliac-joint-interventions-12012025.pdf
Contenu éducatif. Ne remplace pas une évaluation médicale individuelle ni les conseils de votre spécialiste.