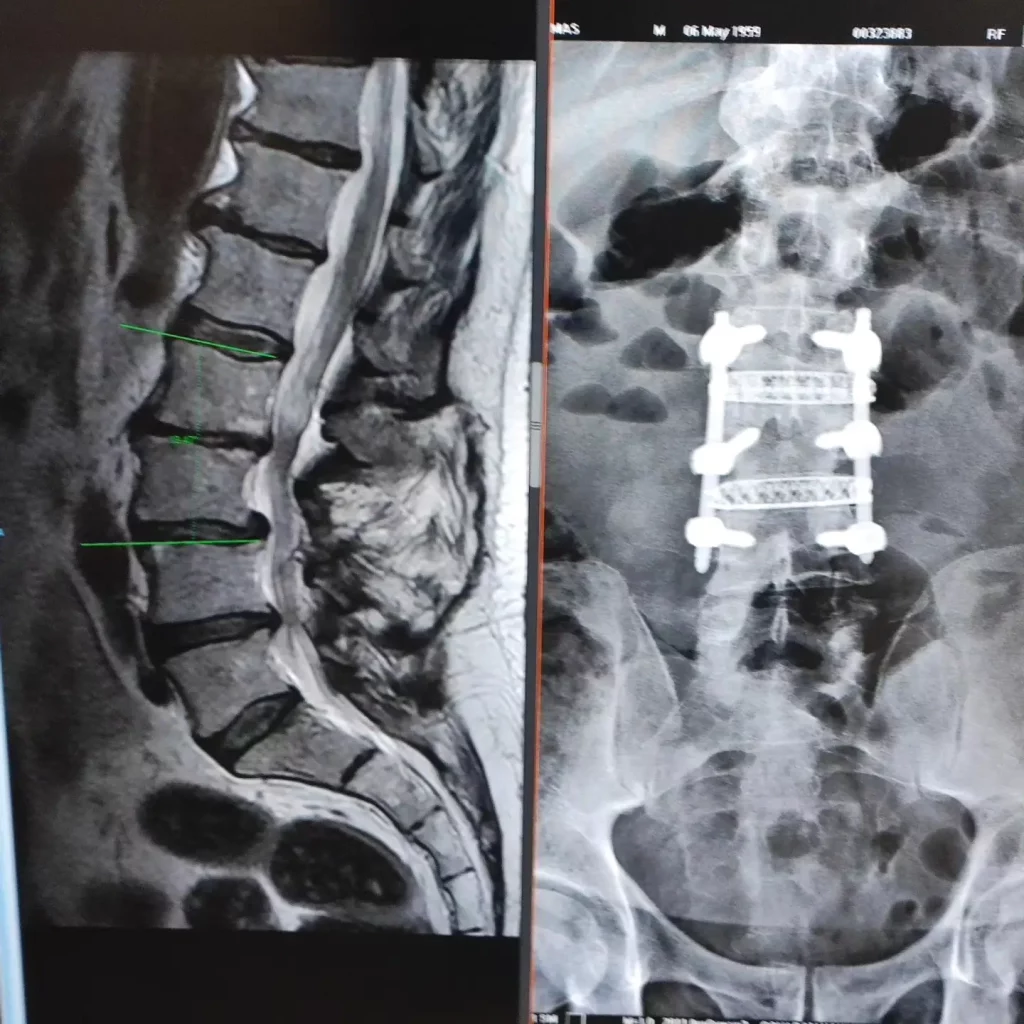
Après une fusion cervicale ou lombaire, de nombreuses personnes s’améliorent nettement. Mais parfois, des mois ou des années plus tard, une nouvelle douleur apparaît, des fourmillements reviennent ou la marche devient à nouveau difficile. Cela n’a pas toujours la même signification. Dans certains cas, le problème se situe au niveau adjacent à la chirurgie précédente : on parle alors de syndrome du segment adjacent.
Le syndrome du segment adjacent n’est pas simplement une « usure sans raison » et ne signifie pas que toute fusion se termine mal. Il désigne le fait que le niveau au-dessus ou au-dessous d’une fusion développe des modifications qui entraînent des symptômes réels, tels que douleur radiculaire, claudication, faiblesse ou même compression médullaire. Le défi consiste à le distinguer d’autres situations similaires, comme une pseudoarthrose, une récidive discale, une douleur sacro-iliaque ou une évolution postopératoire encore attendue.
Ce qu’est et ce que n’est pas le syndrome du segment adjacent
Il convient d’abord de préciser un point important. Ce n’est pas la même chose d’observer des changements sur une radiographie ou une IRM et d’avoir une maladie symptomatique. De nombreuses personnes opérées développent une certaine dégénérescence au niveau adjacent avec le temps et n’ont pas nécessairement besoin de traitement. On parle de syndrome du segment adjacent lorsque ces changements sont associés à des symptômes et à une limitation réelle.
Il peut survenir au niveau cervical comme lombaire. Au niveau cervical, il se manifeste souvent par une douleur irradiant dans le bras, des fourmillements, une perte de force ou des signes de compression médullaire. En lombaire, les symptômes les plus typiques sont une douleur irradiée vers la jambe, une sensation de lourdeur à la marche, une douleur mécanique nouvelle ou une aggravation progressive de la fonction.
La cause ne dépend pas d’un seul facteur. Sont impliqués la biomécanique après la fusion, l’âge, l’état préexistant des disques adjacents, l’alignement de la colonne, la qualité osseuse, le nombre de niveaux opérés et, dans certains cas, des décisions techniques de l’intervention initiale. C’est pourquoi deux personnes ayant subi une chirurgie similaire peuvent avoir des évolutions très différentes.
9 signes pouvant le faire suspecter
1. Vous vous êtes amélioré après la chirurgie et, des mois ou des années plus tard, une douleur différente est apparue
Un des signes les plus fréquents est d’avoir eu une période raisonnablement bonne puis de ressentir une nouvelle douleur. Elle n’a pas besoin d’être insupportable, mais elle est différente de celle de la récupération habituelle.
2. La douleur se déplace vers le bras ou la jambe selon un schéma nerveux
Si la douleur descend le long d’un bras ou d’une jambe, accompagnée de fourmillements, de sensations électriques, d’engourdissement ou d’une perte de force, il faut penser à une compression radiculaire au niveau adjacent.
3. La marche devient difficile et s’asseoir soulage
En lombaire, lorsqu’apparaît une claudication neurogène, de nombreuses personnes rapportent qu’elles ne peuvent marcher que sur une certaine distance et doivent s’arrêter ou s’asseoir pour pouvoir continuer.
4. Le cou ou le dos redeviennent « rigides » mais pas seulement à cause de la fusion précédente
La raideur isolée peut faire partie de l’évolution attendue, mais lorsqu’elle s’accompagne d’une douleur progressive, d’une perte de fonction ou de symptômes neurologiques, elle mérite une réévaluation.
5. Apparition de maladresse dans les mains, d’un équilibre altéré ou d’une démarche instable
Cela est particulièrement important au niveau cervical. Cela peut suggérer une myélopathie, c’est-à-dire une atteinte de la moelle, et ne doit pas être banalisé.
6. La douleur ne correspond plus au calendrier typique de récupération
Après une fusion, il est normal d’avoir des gênes pendant des semaines ou des mois. Le signal d’alarme est lorsque le schéma change, se stabilise ou s’aggrave nettement sans explication simple.
7. La posture se détériore ou il devient plus difficile de rester droit
En lombaire, un mauvais alignement ou une surcharge des niveaux adjacents peut rendre de plus en plus difficile le fait de rester debout longtemps.
8. Les examens antérieurs « étaient bons », mais la fonction continue de se dégrader
Parfois, une IRM ancienne ou une radiographie isolée n’explique pas totalement la situation. Lorsque la fonction se détériore, il faut recorréler symptômes, examen clinique et imagerie actualisée.
9. On vous a dit que c’est « normal à cause de la chirurgie » mais l’impact réel augmente
Tout le contenu douloureux tardif postopératoire n’est pas forcément normal. Si cela affecte le sommeil, le travail, la marche ou les tâches de base, il convient de revoir le cas avec du contexte et pas seulement une phrase rassurante.
Comment le diagnostiquer de manière raisonnable
Le diagnostic ne devrait pas être posé uniquement sur une IRM ni seulement sur ce que ressent le patient. La clé est de combiner l’anamnèse, l’examen neurologique et l’imagerie. Il s’agit de répondre à trois questions : quels sont les symptômes, à quel niveau peuvent-ils prendre origine, et si ce niveau est adjacent à la fusion précédente.
L’imagerie par résonance magnétique (IRM) est souvent l’examen le plus utile en cas de douleur irradiée, de suspicion de sténose, de radiculopathie ou de compression médullaire. Des radiographies dynamiques peuvent aider si l’on suspecte une instabilité. Le scanner (TDM) est particulièrement utile lorsqu’il faut aussi vérifier l’état de la fusion précédente, le matériel implanté ou l’alignement osseux.
Il est également important de ne pas tomber dans des diagnostics automatiques. Un patient douloureux après une fusion peut présenter une pseudoarthrose, une douleur facettaire, une douleur sacro-iliaque, une hernie récurrente ou même une cause non rachidienne. Le meilleur diagnostic est celui qui explique à la fois la clinique, l’examen et l’imagerie, pas celui qui semble le plus spectaculaire.
Alternatives non chirurgicales
Tous les cas ne se terminent pas par une nouvelle opération. S’il n’y a pas de déficit neurologique progressif ni d’instabilité importante, il est souvent raisonnable de commencer par des options conservatrices. L’objectif est de réduire la douleur, de retrouver de la fonction et de gagner du temps pour observer l’évolution réelle.
Les mesures les plus fréquentes incluent l’éducation, une activité adaptée, une physiothérapie ciblée, une analgesie prudente et, dans des cas sélectionnés, des infiltrations ou des techniques interventionnelles sur les facettes ou les racines. Pour certains profils, surtout si la douleur est mixte et qu’il n’y a ni déformation ni instabilité marquée, cela peut suffire à contrôler les symptômes.
Il convient d’avoir des attentes réalistes. Le traitement conservateur ne « défusionne » pas la colonne ni ne corrige une compression grave, mais il peut améliorer significativement la qualité de vie dans les cas modérés ou aider à décider plus calmement si la chirurgie est justifiée.
Quand envisager une chirurgie
La chirurgie entre généralement en considération lorsque les mesures conservatrices bien conduites échouent, lorsqu’il existe un déficit neurologique progressif, ou en cas d’instabilité, de déformation ou de compression significative des racines ou de la moelle.
Il n’existe pas une seule chirurgie valable pour tous les cas. Parfois, une décompression focale suffit si le problème principal est une compression nerveuse et que la colonne est stable. Dans d’autres situations, il peut être nécessaire d’étendre la fusion, de corriger l’alignement ou de combiner décompression et nouvelle instrumentation. Pour des profils sélectionnés, certaines techniques de préservation du mouvement ou des approches mini-invasives peuvent être une option, mais elles dépendent fortement du contexte anatomique et de l’intervention préalable.
La question importante n’est pas « peut-on m’opérer ? », mais « quel objectif concret cette chirurgie poursuit-elle ? ». Décomprimer une racine, stabiliser un segment, corriger une désalignement ou revoir une défaillance mécanique sont des scénarios différents, avec des risques et des récupérations distinctes.
Bénéfices et risques réels du traitement
Bénéfices attendus
Lorsque l’indication est correcte, les bénéfices les plus probables sont le soulagement de la douleur radiculaire, l’amélioration de la marche, la réduction de la claudication, la récupération de la force ou le freinage du déclin neurologique. Dans certains cas, la posture fonctionnelle et la tolérance à la station debout s’améliorent aussi.
Risques et effets indésirables
Le traitement conservateur peut ne pas être suffisant. Les infiltrations peuvent soulager temporairement et ne changent pas toujours l’histoire naturelle. La chirurgie, quant à elle, peut comporter un risque d’infection, de saignement, de lésion nerveuse, de fuite de liquide cérébro-spinal, de thrombose, de défaillance du matériel, de non-union et de nécessité de nouvelles révisions.
De plus, une reprise chirurgicale n’est pas l’équivalent d’un « recommencement ». Elle est souvent plus exigeante que la chirurgie primaire et nécessite une planification particulièrement soignée. Cela ne signifie pas pour autant qu’elle est vouée à l’échec, mais que le rapport bénéfice/risque doit être clairement expliqué.
Critères pour orientation spécialisée
Il est recommandé de demander une évaluation spécialisée si apparaît une douleur radiculaire handicapante après une fusion, si la marche devient de plus en plus difficile, s’il y a une faiblesse progressive, si des fourmillements persistants réapparaissent ou s’il existe un changement net comparé à l’amélioration initiale.
L’orientation devrait être plus rapide en cas de suspicion de myélopathie cervicale, de signes d’instabilité, de douleur sévère avec dégradation fonctionnelle rapide ou de doutes raisonnables sur l’origine (segment adjacent, fusion précédente ou autre source de douleur).
Délais de récupération réalistes
Il n’y a pas de calendrier unique. Si la prise en charge est conservatrice, une partie de l’amélioration peut être observée en 6 à 12 semaines, à condition que le plan soit bien ciblé. Après une chirurgie de reprise ou une extension de fusion, la récupération dépend du niveau traité, du fait qu’il s’agisse d’une simple décompression ou d’une instrumentation, de la qualité osseuse et de l’état de santé général.
De manière très indicative, les tâches légères peuvent être reprises en quelques semaines après des procédures limitées. Le retour à un travail sédentaire peut prendre plusieurs semaines. Si la chirurgie est plus étendue ou exige physiquement, les délais peuvent s’étendre sur plusieurs mois. Il est plus honnête de parler en plages temporelles plutôt qu’en dates miracles.
Quand se rendre aux urgences
Il existe des symptômes qui ne devraient pas attendre un rendez-vous ordinaire. En lombaire, on retient la rétention urinaire, une nouvelle incontinence, l’anesthésie en selle et une faiblesse rapidement progressive des membres inférieurs. En colonne cervicale, sont particulièrement préoccupants la perte rapide de force, l’aggravation de la marche, une maladresse marquée des mains ou des signes de compression médullaire.
Une fièvre associée à une douleur intense, une plaie opératoire inflammée ou une douleur accompagnée d’une détérioration générale exigent également une prise en charge urgente, car elles imposent d’exclure une infection ou d’autres complications.
Mérites et réalités
Mythe : si de l’usure apparaît au niveau adjacent, j’aurai forcément des symptômes
Réalité : non. Il existe des anomalies radiologiques qui ne provoquent jamais de problèmes cliniques significatifs.
Mythe : si mon dos ou mon cou recommence à me faire mal, c’est que la fusion « a raté »
Réalité : cela peut être dû à plusieurs causes, dont le segment adjacent, mais aussi d’autres sources mécaniques ou neurologiques.
Mythe : une nouvelle opération sera toujours pire que la première
Réalité : une reprise peut être plus complexe, mais si elle corrige la cause réelle elle peut apporter une amélioration importante.
Mythe : les techniques mini-invasives conviennent à tous les cas
Réalité : elles aident dans des profils bien sélectionnés, mais ne remplacent pas le jugement clinique ni la nécessité de stabiliser lorsqu’il le faut.
Questions fréquentes
Peut-il apparaître des années après la chirurgie ?
Oui. Il peut survenir des mois après, mais aussi plusieurs années plus tard. Le délai exact varie beaucoup d’une personne à l’autre.
Cela signifie-t-il que la première opération était une erreur ?
Pas nécessairement. Parfois cela fait partie de l’évolution biomécanique et de l’état préexistant de la colonne, et non d’une faute technique isolée.
Faut-il toujours une nouvelle fusion ?
Non. Cela dépend de l’existence d’une instabilité, d’une déformation, d’une compression neurologique et de la réponse aux options conservatrices.
L’IRM le confirme-t-elle à elle seule ?
Non. L’imagerie aide beaucoup, mais doit être corrélée aux symptômes et à l’examen clinique.
Puis-je faire de l’exercice si l’on me le suspecte ?
Dans de nombreux cas oui, avec adaptation et encadrement professionnel. Mais s’il y a une faiblesse progressive ou des signes de compression médullaire ou de la cauda equina, la priorité est une évaluation urgente.
Peut-on complètement prévenir ce problème ?
Pas toujours. On peut réduire les risques avec une bonne indication chirurgicale, une correction raisonnable de l’alignement, une bonne santé osseuse et un suivi adapté.
L’arthroplastie évite-t-elle complètement ce problème ?
Pas complètement. Elle peut réduire certains risques chez des profils sélectionnés, mais ce n’est pas une garantie absolue et elle ne convient pas à tous les patients.
Glossaire
- Fusion vertébrale : chirurgie qui unit deux vertèbres ou plus pour éliminer un mouvement douloureux ou instable.
- Segment adjacent : niveau situé juste au-dessus ou au-dessous d’une intervention chirurgicale précédente.
- Radiculopathie : douleur, fourmillements ou faiblesse dus à l’irritation d’une racine nerveuse.
- Myélopathie : atteinte de la moelle épinière, souvent associée à de la maladresse, un mauvais équilibre ou une faiblesse.
- Claudication neurigène : douleur ou sensation de lourdeur à la marche par compression nerveuse, qui s’améliore généralement en position assise.
- Pseudoarthrose : absence de consolidation osseuse après une fusion.
- Décompression : chirurgie visant à donner plus d’espace aux nerfs ou à la moelle.
Références
- Complex Spine Institute. Fusión lateral extrema XLIF.
Voir la référence - Complex Spine Institute. Fusión oblicua lateral OLIF.
Voir la référence - Huang X et al. Risk factors and treatment strategies for adjacent segment disease following spinal fusion. 2024.
Voir la référence - Zhu Q et al. Incidence of Adjacent Segment Degeneration and Its Associated Risk Factors Following ACDF: A Meta-Analysis. 2024.
Voir la référence - Wang N et al. Safety and clinical efficacy of endoscopic procedures for the treatment of adjacent segmental disease after lumbar fusion. 2023.
Voir la référence - Zavras AG et al. Effect of device constraint: a comparative network meta-analysis of ACDF and cervical disc arthroplasty. 2024.
Voir la référence - American Association of Neurological Surgeons. Cauda Equina Syndrome.
Voir la référence - American College of Radiology. Appropriateness Criteria: Low Back Pain, con apartado específico para sospecha de cauda equina y antecedentes de cirugía lumbar con síntomas nuevos o progresivos.
Voir la référence - NICE CKS. Neck pain – cervical radiculopathy: management, con recomendación de derivación urgente ante banderas rojas.
Voir la référence
Ce contenu a un but éducatif et ne remplace pas une évaluation médicale individuelle. Si vous avez des symptômes neurologiques progressifs, des troubles des sphincters, de la fièvre ou une aggravation rapide, consultez d’urgence.