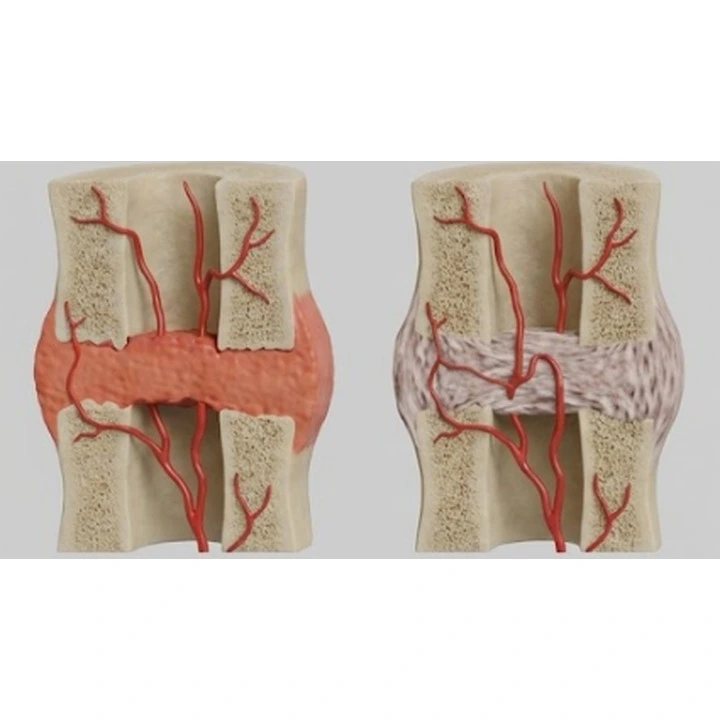
La pseudoarthrose signifie qu’une arthrodèse de la colonne n’a pas consolidé comme prévu. Parfois, elle ne provoque aucun symptôme, mais lorsqu’elle en provoque, cela se manifeste souvent par une douleur dite “mécanique” (plus forte à l’effort) ou une sensation d’instabilité. La bonne nouvelle, c’est qu’avec un diagnostic précis, il existe des solutions: optimiser la consolidation et gérer la douleur, ou envisager une chirurgie de reprise dans des cas sélectionnés.
- La pseudoarthrose correspond à une absence de fusion osseuse après une chirurgie de fusion.
- Elle ne fait pas toujours mal, mais elle peut expliquer une douleur persistante ou une défaillance du matériel.
- Le diagnostic ne repose pas sur un seul examen: c’est l’ensemble symptômes + examen + imagerie qui compte.
- Le tabac, l’âge et les fusions sur plusieurs niveaux augmentent le risque.
- Il existe des traitements non chirurgicaux (optimisation osseuse, rééducation, stimulateurs dans certains cas) et chirurgicaux (reprise).
- En cas de nouvelle faiblesse, de forte fièvre ou de troubles du contrôle urinaire ou intestinal, il faut consulter en urgence.
Qu’est-ce que la pseudoarthrose et pourquoi survient-elle
Lors d’une fusion (arthrodèse), l’objectif est que deux vertèbres ou plus s’unissent par de l’os, afin d’éliminer le mouvement douloureux de ce segment. On parle de pseudoarthrose lorsque cette union osseuse ne mûrit pas ou ne se complète pas. Dit simplement: l’organisme “ne termine pas de souder” la zone opérée.
Deux idées essentielles:
- Toute pseudoarthrose n’est pas symptomatique. Elle peut être visible à l’imagerie sans gêne clinique.
- Toute douleur après une arthrodèse n’est pas une pseudoarthrose. Il existe de nombreuses autres causes (irritation nerveuse, articulation sacro-iliaque, facettes, cicatrice, douleur neuropathique, etc.).
9 signes pouvant évoquer une pseudoarthrose
Ces signes ne prouvent rien à eux seuls, mais ils justifient une réévaluation clinique et radiologique ciblée:
1) Douleur “mécanique” aggravée par les charges
Douleur plus forte en position debout, à la marche, dans les escaliers, en portant des sacs ou en fin de journée, avec un soulagement relatif au repos.
2) Amélioration initiale puis aggravation quelques mois plus tard
Certaines personnes vont mieux les premières semaines, puis entre le 3e et le 12e mois, la douleur revient ou stagne.
3) Sensation d’instabilité ou de “manque de solidité”
Ce n’est pas systématique, mais lorsqu’elle est présente, elle est souvent décrite comme une insécurité lors des rotations, des flexions ou des changements de posture.
4) Douleur localisée au niveau opéré
Une douleur plus focalisée sur la zone chirurgicale, différente d’une douleur nerveuse qui descend dans la jambe ou le bras.
5) Claquements ou gêne à certains mouvements
Ce n’est pas toujours inquiétant, mais si cela s’associe à une douleur progressive, il faut l’évaluer.
6) Douleur qui ne suit pas l’évolution attendue
Après une arthrodèse, des douleurs, une raideur et une fatigue sont fréquentes. L’alerte survient lorsque la douleur ne s’améliore pas du tout ou s’aggrave nettement malgré une rééducation raisonnable.
7) Aggravation à la toux, aux éternuements ou à l’effort
Cela peut apparaître avec l’augmentation de pression et de tension sur la zone. Ce n’est pas spécifique, mais c’est un élément de plus.
8) Signes indirects de défaillance du matériel
Dans certains cas, la pseudoarthrose s’accompagne d’un desserrage ou d’une rupture de vis/tiges. Ce n’est pas systématique, mais lorsque cela arrive, la douleur mécanique devient souvent progressivement plus marquée.
9) Douleur persistante avec un vrai impact fonctionnel
Lorsque la douleur empêche des activités de base (marcher, dormir, travailler) et qu’aucune autre cause évidente n’est retrouvée, il est pertinent d’écarter une non-consolidation.
Comment poser un diagnostic fiable
Le diagnostic de pseudoarthrose est un puzzle: il se construit à partir des symptômes, de l’examen et de l’imagerie. L’essentiel est d’éviter deux extrêmes: “tout est une pseudoarthrose” et “c’est impossible”.
Examen clinique
- Localisation de la douleur et facteurs déclenchants.
- Caractère mécanique, neuropathique, ou mixte.
- Bilan neurologique: force, sensibilité, réflexes et marche.
Examens d’imagerie les plus utilisés
- Radiographies sous différentes incidences pour analyser l’alignement et le matériel.
- Radiographies dynamiques (flexion-extension) pour rechercher une mobilité anormale dans certains cas.
- Scanner (TDM) pour évaluer le “pont osseux” et la qualité de la fusion (souvent l’examen le plus utile en cas de doute).
- IRM si l’on suspecte une compression nerveuse, une infection ou d’autres causes associées.
Point important: parfois, l’imagerie semble “moyenne”, mais si la personne va bien et reste fonctionnelle, une surveillance peut être suffisante. À l’inverse, un scanner peut montrer une non-union alors que la cause principale est ailleurs (par exemple, sacro-iliaque ou douleur neuropathique).
Facteurs de risque: ceux que l’on peut modifier et ceux que l’on ne peut pas
La pseudoarthrose est multifactorielle. Voici des facteurs fréquemment retrouvés dans les études et en pratique:
Facteurs que tu ne peux PAS modifier
- Âge: le risque augmente avec les années.
- Nombre de niveaux fusionnés: plus la fusion est étendue, plus la consolidation est exigeante.
- Type de pathologie: les déformations et chirurgies complexes comportent en général plus de risque qu’une fusion courte et simple.
Facteurs que tu peux améliorer
- Tabac ou nicotine: fumer est associé à une moins bonne consolidation. Arrêter avant et après la chirurgie améliore le pronostic.
- Santé osseuse: l’ostéoporose ou une faible densité osseuse augmente les complications mécaniques et complique la fusion.
- Nutrition: carence en protéines, vitamine D basse ou état général fragile peuvent freiner la cicatrisation.
- Diabète mal équilibré et autres troubles métaboliques: ils peuvent perturber la guérison.
- Sédentarité extrême: une activité dosée et une rééducation bien encadrée sont souvent utiles.
Alternatives non chirurgicales: ce qui peut aider
Tous les cas suspectés de pseudoarthrose ne finissent pas au bloc. Tout dépend des symptômes, de l’impact au quotidien, de la stabilité et de l’évolution.
1) Ajuster les attentes et respecter les délais
La consolidation osseuse est lente. Pour de nombreuses fusions, le processus peut durer plusieurs mois. Dans certains cas, une surveillance avec prise en charge de la douleur et rééducation est possible.
2) Rééducation active et “charge intelligente”
L’objectif n’est ni le “repos infini” ni le “forçage”. Ce qui aide le plus souvent:
- Marche quotidienne progressive.
- Renforcement adapté du tronc et des hanches.
- Apprendre à bouger sans peur, avec une bonne technique.
3) Optimiser la santé osseuse
Chez les personnes à faible densité minérale osseuse, on recommande fréquemment une évaluation et un traitement pour améliorer la qualité osseuse avant ou après la chirurgie, selon le contexte clinique. Cela peut réduire le risque de desserrage des vis et améliorer l’environnement de fusion.
4) Contrôle de la douleur avec une approche multimodale
Le but est de retrouver de la fonction sans dépendre uniquement des médicaments. Cela peut inclure des antalgiques non opioïdes, un traitement de la douleur neuropathique si nécessaire, et des stratégies autour du sommeil et de l’activité.
5) Stimulateurs de croissance osseuse (dans certains cas)
Il existe des dispositifs de stimulation pouvant aider la consolidation chez les personnes à haut risque ou en cas de suspicion de non-union. Ils ne conviennent pas à tout le monde et se prescrivent selon des critères cliniques et d’imagerie.
Options chirurgicales: quand envisager une reprise
Une chirurgie de reprise peut être discutée en cas de:
- Douleur persistante importante avec limitation fonctionnelle, malgré des mesures adaptées.
- Confirmation d’une non-union à l’imagerie, cohérente avec la clinique.
- Défaillance du matériel, déformation progressive ou instabilité.
- Compression nerveuse associée expliquant les symptômes.
Objectifs d’une chirurgie de reprise
- Améliorer l’environnement biologique de fusion (greffe, préparation osseuse).
- Augmenter la stabilité (réviser ou étendre l’instrumentation si besoin).
- Corriger les facteurs associés (sténose résiduelle, alignement, etc.).
Une reprise ne signifie pas toujours une “énorme chirurgie”, mais elle est souvent plus exigeante qu’une première intervention. D’où l’importance d’un diagnostic précis.
Bénéfices vs risques et effets indésirables
Bénéfices potentiels
- Diminution de la douleur mécanique lorsque la non-union est la cause principale.
- Amélioration fonctionnelle (marcher, rester debout, travailler) dans des cas bien sélectionnés.
- Plus grande stabilité et moindre risque de poursuite des défaillances du matériel.
Risques et effets indésirables possibles
- Infection, saignement, thrombose, problèmes de cicatrisation.
- Douleur persistante (surtout s’il existe plusieurs sources de douleur).
- Lésion nerveuse, fuite de liquide céphalorachidien ou besoin de nouvelle intervention.
- Récupération plus lente que lors d’une chirurgie primaire.
La décision doit reposer sur un équilibre honnête entre ce qui peut s’améliorer et ce qui ne peut pas être promis.
Quand demander une orientation et des secondes opinions utiles
Une évaluation spécialisée est conseillée si:
- Douleur mécanique progressive au-delà de 3-6 mois avec impact net.
- Suspicion de défaillance du matériel ou d’une déformation qui s’aggrave.
- Nouvelle douleur radiculaire ou déficit neurologique.
- Les examens ne “collent” pas aux symptômes et tu as besoin d’un plan clair.
Une bonne seconde opinion ne refait pas des examens “par routine”, elle cherche à répondre: qu’est-ce qui fait mal, pourquoi, et quelle option a le plus de sens maintenant.
Délais de récupération réalistes
Les délais dépendent de la prise en charge conservatrice ou chirurgicale, et du nombre de niveaux concernés. À titre indicatif:
- Surveillance conservatrice: des gains fonctionnels peuvent apparaître en quelques semaines, mais la consolidation osseuse (si elle progresse) s’évalue sur des mois.
- Après reprise de fusion: le premier mois est souvent une phase d’adaptation, avec augmentation progressive de la marche; entre 6 et 12 semaines, l’autonomie s’améliore; la récupération complète peut prendre plusieurs mois.
Plus qu’une date exacte, l’important est un plan par étapes: douleur contrôlée, marcher davantage, récupérer la force, reprendre le travail, puis revenir aux loisirs et au sport quand c’est sûr.
Quand consulter en urgence
Consulte en urgence si l’un de ces symptômes apparaît:
- Faiblesse nouvelle ou progressive dans une jambe ou un bras.
- Perte de contrôle urinaire ou intestinal, ou engourdissement génital/périnéal.
- Forte fièvre avec frissons et aggravation de la douleur, ou plaie qui suinte.
- Douleur insupportable qui ne cède pas, associée à des signes neurologiques.
- Difficulté à respirer ou gonflement douloureux d’une jambe.
Mythes et réalités
- Mythe: “Si j’ai une pseudoarthrose, je devrai forcément être réopéré.” Réalité: pas toujours. Tout dépend des symptômes, de la stabilité et de l’évolution.
- Mythe: “Si ça fait mal après une fusion, c’est que ça s’est mal passé.” Réalité: la douleur peut avoir plusieurs causes, et beaucoup se traitent sans nouvelle chirurgie.
- Mythe: “Un seul examen confirme tout.” Réalité: le diagnostic est clinico-radiologique, pas un seul chiffre.
- Mythe: “Si j’arrête de fumer une semaine avant, c’est bon.” Réalité: plus l’arrêt de nicotine est long avant et après, meilleure est la consolidation.
Questions fréquentes
La pseudoarthrose fait-elle toujours mal?
Non. Elle peut exister sans symptômes. Quand elle est symptomatique, il s’agit souvent d’une douleur mécanique ou d’une limitation fonctionnelle progressive.
Quel est le meilleur examen pour la confirmer?
Dans de nombreux cas, le scanner (TDM) est particulièrement utile pour évaluer la fusion, mais il s’interprète toujours avec la clinique et les autres images.
À partir de quand considère-t-on qu’une fusion n’a pas consolidé?
Il n’existe pas de délai universel. On évalue souvent l’évolution entre 6 et 12 mois selon les symptômes et les contrôles.
Arrêter de fumer change-t-il vraiment quelque chose?
Oui. La nicotine est associée à une moins bonne consolidation osseuse. Arrêter avant et rester abstinent après améliore le pronostic.
Peut-on s’en sortir sans chirurgie?
Parfois oui, surtout si les symptômes sont modérés et que le segment est stable. Optimiser la santé osseuse, la rééducation et des mesures de soutien peuvent aider dans certains cas.
Une reprise garantit-elle la disparition de la douleur?
On ne peut pas le garantir. Cela peut aider si la pseudoarthrose est la cause principale, mais si d’autres sources de douleur coexistent, l’amélioration peut être partielle.
Quelle différence entre douleur nerveuse et douleur mécanique?
La douleur nerveuse suit souvent le trajet du nerf (jambe ou bras) avec picotements ou brûlures. La douleur mécanique est plus localisée et s’aggrave avec la charge ou le mouvement.
Quels signes doivent alerter en urgence?
Nouvelle faiblesse, troubles des sphincters, forte fièvre avec aggravation de la douleur ou engourdissement génital/périnéal.
Glossaire
- Arthrodèse (fusion): chirurgie qui unit des vertèbres pour stabiliser.
- Pseudoarthrose: absence de consolidation osseuse après une tentative de fusion.
- Douleur mécanique: douleur qui augmente à l’effort et diminue au repos.
- Douleur radiculaire: douleur irradiant le long d’un nerf (par ex. vers la jambe).
- Radiographies dynamiques: clichés en flexion-extension pour évaluer la mobilité.
- Scanner (TDM): tomodensitométrie, utile pour analyser le pont osseux.
- Reprise: chirurgie visant à corriger un problème d’une opération antérieure.
Références
- Facteurs de risque de pseudoarthrose après fusion lombaire: revue systématique et méta-analyse (PMC) – 2024
- Efficacité de la stimulation électrique pour la fusion rachidienne (Scientific Reports) – 2020
- Évaluation radiographique d’une fusion lombaire réussie (Revue de portée, PMC) – 2025
- Pseudoarthrose et risque de réintervention: revue systématique (PMC) – 2024
- Résultats de la chirurgie de reprise pour pseudoarthrose après fusion lombaire (Global Spine Journal) – 2020
Avertissement éducatif
Cet article est informatif et ne remplace pas une évaluation médicale individuelle. En cas de symptômes inquiétants ou de modifications neurologiques, consulte rapidement un professionnel de santé ou rends-toi aux urgences.