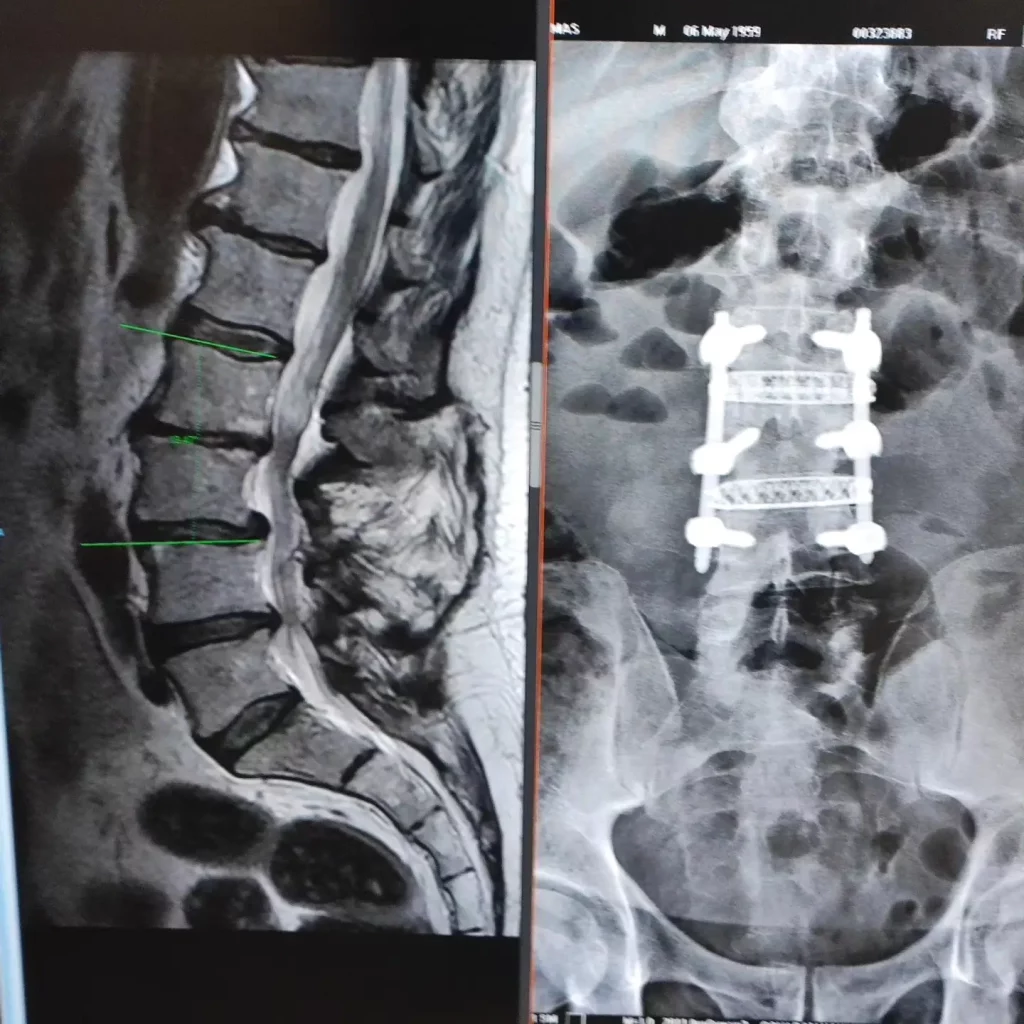
Nach einer zervikalen oder lumbalen Fusion verbessern sich viele Menschen deutlich. Manchmal treten jedoch Monate oder Jahre später neue Schmerzen auf, kribbelnde Empfindungen kehren zurück oder das Gehen wird wieder beschwerlich. Das muss nicht immer dasselbe bedeuten. In einigen Fällen liegt das Problem im benachbarten Segment der vorherigen Operation, und das ist das, was man als Syndrom des angrenzenden Segments bezeichnet.
Das Syndrom des angrenzenden Segments ist nicht einfach „Verschleiß ohne Grund“ und bedeutet nicht, dass jede Fusion schlecht ausgeht. Es bezeichnet Fälle, in denen das unmittelbar ober- oder unterhalb einer Fusion liegende Niveau Veränderungen entwickelt, die zudem echte Symptome verursachen, wie radikuläre Schmerzen, Claudicatio, Schwäche oder sogar Rückenmarkskompression. Die Herausforderung besteht darin, dies von ähnlichen Situationen zu unterscheiden, wie Pseudoarthrose, einem erneuten Bandscheibenvorfall, Sakroiliakalgelenksschmerz oder einer noch erwartbaren postoperativen Entwicklung.
Was das Syndrom des angrenzenden Segments ist und was nicht
Zunächst ein wichtiger Unterschied: Es ist nicht dasselbe, Veränderungen in einer Röntgenaufnahme oder in einer MRT zu sehen, wie eine Erkrankung mit Symptomen zu haben. Viele operierte Personen entwickeln im Laufe der Zeit gewisse Abnutzungserscheinungen im benachbarten Segment und benötigen deswegen nicht automatisch eine Behandlung. Von einem Syndrom des angrenzenden Segments spricht man, wenn diese Veränderungen mit Symptomen und einer echten Einschränkung einhergehen.
Es kann an der zervikalen oder an der lumbalen Wirbelsäule auftreten. Im Bereich der Halswirbelsäule zeigt es sich häufig mit Schmerzen, die in den Arm ausstrahlen, Kribbeln, Kraftverlust oder Zeichen einer Rückenmarkskompression. In der Lendenwirbelsäule ist typisch ausstrahlender Beinschmerz, ein Gefühl von Schwere beim Gehen, neu auftretender mechanischer Schmerz oder eine progressive Verschlechterung der Funktion.
Die Ursache hängt nicht von einem einzigen Faktor ab. Einfluss haben die Biomechanik nach der Fusion, das Alter, der Zustand der benachbarten Bandscheiben vor der Operation, die Ausrichtung der Wirbelsäule, die Knochenqualität, die Anzahl der operierten Ebenen und in einigen Fällen technische Entscheidungen beim ersten Eingriff. Deshalb können zwei Personen mit ähnlicher Operation sehr unterschiedliche Verläufe haben.
9 Anzeichen, die den Verdacht erhärten können
1. Sie haben sich nach der Operation verbessert und Monate oder Jahre später trat ein anderer Schmerz auf
Ein häufiges Indiz ist, nach einer einigermaßen guten Phase einen neuen Schmerz zu bemerken. Er muss nicht unerträglich sein, sollte aber anders sein als der übliche Erholungsschmerz.
2. Der Schmerz strahlt in Arm oder Bein mit einem neuropathischen Muster
Wenn der Schmerz in einen Arm oder ein Bein zieht, begleitet von Kribbeln, elektrischen Empfindungen, Taubheit oder Kraftverlust, sollte an eine radikuläre Kompression des benachbarten Niveaus gedacht werden.
3. Gehen wird schwierig und Sitzen lindert
In der Lendenwirbelsäule, wenn eine neurogene Claudicatio auftritt, berichten viele Betroffene, dass sie nur eine bestimmte Strecke gehen können und anhalten oder sich setzen müssen, um weiterzugehen.
4. Hals oder Rücken fühlen sich wieder „steif“ an, aber nicht nur wegen der vorherigen Fusion
Isolierte Steifigkeit kann eine erwartbare Entwicklung sein, aber wenn sie mit zunehmendem Schmerz, Funktionsverlust oder neurologischen Symptomen einhergeht, sollte dies überprüft werden.
5. Ungeschicklichkeit der Hände, verschlechterter Gleichgewichtssinn oder unsicherer Gang
Das ist besonders wichtig in der Halswirbelsäule. Es kann auf eine Myelopathie, also eine Beteiligung des Rückenmarks, hinweisen und sollte nicht bagatellisiert werden.
6. Der Schmerz passt nicht mehr zum typischen Erholungszeitraum
Nach einer Fusion sind Beschwerden über Wochen oder Monate normal. Alarmierend ist, wenn sich das Muster ändert, stagniert oder sich deutlich verschlechtert ohne einfache Erklärung.
7. Die Haltung verschlechtert sich oder es fällt schwerer, aufrecht zu bleiben
In der Lendenwirbelsäule kann eine schlechte Ausrichtung oder eine Überlastung der benachbarten Ebenen dazu führen, dass langes Stehen zunehmend beschwerlich wird.
8. Frühere Untersuchungen „waren unauffällig“, aber die Funktion verschlechtert sich weiterhin
Manchmal erklärt eine ältere MRT oder eine einzelne Röntgenaufnahme nicht vollständig, was vor sich geht. Wenn die Funktion schlechter wird, muss man Symptome, Untersuchung und aktuelle Bildgebung wieder in Beziehung setzen.
9. Man hat Ihnen gesagt, alles sei „normal wegen der Operation“, aber die tatsächliche Beeinträchtigung nimmt zu
Nicht jeder späte postoperative Schmerz ist normal. Wenn Schlaf, Arbeit, Gehen oder grundlegende Tätigkeiten beeinträchtigt sind, ist es ratsam, den Fall mit Kontext überprüfen zu lassen und sich nicht mit einer beruhigenden Floskel abspeisen zu lassen.
Wie die Diagnose vernünftig gestellt wird
Die Diagnose sollte nicht allein anhand einer MRT oder nur anhand der Beschwerden des Patienten gestellt werden. Entscheidend ist die Kombination aus Anamnese, neurologischer Untersuchung und Bildgebung. Ziel ist es, drei Fragen zu beantworten: Welche Symptome bestehen, auf welchem Niveau könnten sie entstehen und ob dieses Niveau angrenzend an die vorherige Fusion liegt.
Die Magnetresonanztomographie ist meist die hilfreichste Untersuchung bei ausstrahlendem Schmerz, Verdacht auf Stenose, Radikulopathie oder Rückenmarkskompression. Dynamische Röntgenaufnahmen können helfen, wenn eine Instabilität vermutet wird. Die CT ist besonders nützlich, wenn auch die vorherige Fusion, das Implantat oder die knöcherne Ausrichtung überprüft werden müssen.
Wichtig ist auch, nicht in automatische Diagnosen zu verfallen. Ein Patient mit Schmerzen nach einer Fusion kann eine Pseudoarthrose, Facettenschmerzen, Sakroiliakalgelenkschmerzen, eine rezidivierende Hernie oder sogar eine nicht-spinale Ursache haben. Die beste Diagnose erklärt gleichzeitig Klinik, Untersuchung und Bildgebung, nicht die, die am spektakulärsten klingt.
Nicht-operative Alternativen
Nicht alle Fälle enden in einer erneuten Operation. Liegt kein progredienter neurologischer Defizit oder keine ausgeprägte Instabilität vor, ist es in der Regel vernünftig, mit konservativen Optionen zu beginnen. Ziel ist es, Schmerzen zu reduzieren, Funktion wiederherzustellen und Zeit zu gewinnen, um den tatsächlichen Verlauf zu beobachten.
Zu den häufigsten Maßnahmen gehören Aufklärung, angepasste Aktivität, gezielte Physiotherapie, vorsichtige Analgesie und in ausgewählten Fällen Infiltrationen oder interventionelle Techniken an Facetten oder Nervenwurzeln. Bei bestimmten Patientenprofilen, insbesondere wenn der Schmerz gemischt ist und keine Deformität oder ausgeprägte Instabilität vorliegt, kann dies ausreichen, um die Symptome zu kontrollieren.
Man sollte realistische Erwartungen haben. Konservative Behandlung „entfusioniert“ die Wirbelsäule nicht und korrigiert keine schwere Kompression, kann aber bei moderaten Fällen die Lebensqualität deutlich verbessern oder mehr Entscheidungszeit für eine Operation verschaffen.
Wann eine Operation in Betracht gezogen werden kann
Eine Operation wird meist dann erwogen, wenn gut durchgeführte konservative Maßnahmen versagen, ein progredientes neurologisches Defizit besteht oder Instabilität, Deformität bzw. eine relevante Kompression von Wurzeln oder Rückenmark vorliegt.
Es gibt nicht die eine für alle gültige Operation. Manchmal reicht eine fokale Dekompression, wenn das Hauptproblem eine Nervenkompression ist und die Wirbelsäule stabil ist. In anderen Fällen muss die Fusion erweitert, die Ausrichtung korrigiert oder Dekompression mit neuer Instrumentierung kombiniert werden. Bei ausgewählten Profilen können gelenkerhaltende Techniken oder minimalinvasive Zugänge eine Option sein, sie hängen jedoch stark vom anatomischen Kontext und der vorangegangenen Operation ab.
Wichtiger als die Frage „Kann man mich operieren?“ ist die Frage „Welches konkrete Ziel verfolgt diese Operation?“. Eine Wurzel dekomprimieren, ein Segment stabilisieren, eine Fehlstellung korrigieren oder einen mechanischen Defekt revidieren sind verschiedene Szenarien mit unterschiedlichen Risiken und Erholungszeiten.
Reale Nutzen und Risiken der Behandlung
Erwartbare Vorteile
Ist die Indikation korrekt, sind die realistischen Vorteile die Linderung radikulärer Schmerzen, Verbesserung des Gangs, Reduktion der Claudicatio, Wiedererlangung von Kraft oder das Aufhalten der neurologischen Verschlechterung. In manchen Fällen verbessern sich auch die funktionelle Haltung und die Belastbarkeit beim Stehen.
Risiken und Nebenwirkungen
Die konservative Behandlung kann unzureichend sein. Infiltrationen können vorübergehend lindern und verändern nicht immer den Krankheitsverlauf. Eine Operation kann hingegen Infektion, Blutung, Nervenschaden, Liquorleck, Thrombose, Materialversagen, Nicht-Vereinigung und die Möglichkeit weiterer Revisionsoperationen mit sich bringen.
Außerdem bedeutet eine Reintervention nicht „wieder von vorne anfangen“. Sie ist oft anspruchsvoller als ein Primäreingriff und erfordert eine besonders sorgfältige Planung. Das heißt jedoch nicht, dass sie zwangsläufig schlecht ausgeht. Es bedeutet, dass das Nutzen-Risiko-Verhältnis sehr gut erklärt werden muss.
Kriterien für die Überweisung
Es ist ratsam, eine spezialisierte Beurteilung anzufordern, wenn nach einer Fusion einschneidende radikuläre Schmerzen auftreten, das Gehen zunehmend schwerer wird, progressive Schwäche besteht, persistierendes Kribbeln wiederkehrt oder eine deutliche Verschlechterung im Vergleich zur anfänglichen Besserung vorliegt.
Die Überweisung sollte schneller erfolgen, wenn der Verdacht auf zervikale Myelopathie besteht, Zeichen von Instabilität vorliegen, starke Schmerzen mit beschleunigter Funktionsverschlechterung auftreten oder berechtigte Zweifel bestehen, ob die Ursache im angrenzenden Segment, der vorherigen Fusion oder einer anderen Schmerzquelle liegt.
Realistische Erholungszeiten
Es gibt keinen einheitlichen Zeitplan. Bei konservativer Behandlung kann ein Teil der Besserung innerhalb von 6 bis 12 Wochen sichtbar werden, vorausgesetzt, der Plan ist gut ausgerichtet. Nach einer Revisionsoperation oder einer Erweiterung der Fusion hängt die Erholung vom betroffenen Niveau, davon, ob nur dekomprimiert oder auch instrumentiert wurde, von der Knochenqualität und der allgemeinen Gesundheit ab.
Als grobe Orientierung können leichte Tätigkeiten nach begrenzten Eingriffen bereits nach einigen Wochen wiederaufgenommen werden. Die Rückkehr in eine sitzende Tätigkeit kann mehrere Wochen dauern. Bei umfangreicheren oder körperlich anspruchsvolleren Operationen können die Zeiträume Monate betragen. Am ehrlichsten ist es, von Bereichen zu sprechen und keine Wunderdaten zu versprechen.
Wann in die Notaufnahme
Es gibt Symptome, die nicht auf einen regulären Termin warten sollten. In der Lendenwirbelsäule sind besonders keim: Harnverhalt, neu auftretende Inkontinenz, Sattelbetäubung und schnell fortschreitende Schwäche in den Beinen. In der Halswirbelsäule sind besonders besorgniserregend ein schneller Kraftverlust, Verschlechterung des Gangs, ausgeprägte Ungeschicklichkeit der Hände oder Zeichen einer Rückenmarkskompression.
Fieber mit starken Schmerzen, eine entzündete Operationswunde oder Schmerzen begleitet von allgemeiner Verschlechterung erfordern ebenfalls dringende Abklärung, da eine Infektion oder andere Komplikationen ausgeschlossen werden müssen.
Mythen und Realitäten
Mythos: Wenn am benachbarten Niveau Verschleiß sichtbar ist, bekomme ich sicher Symptome
Realität: Nein. Es gibt radiologische Befunde, die nie zu relevanten klinischen Problemen führen.
Mythos: Wenn Rücken oder Hals wieder weh tun, ist die Fusion „schiefgelaufen“
Realität: Es kann viele Ursachen haben, darunter das angrenzende Segment, aber auch andere mechanische oder neurologische Quellen.
Mythos: Eine neue Operation ist immer schlimmer als die erste
Realität: Eine Revision kann komplexer sein, aber wenn sie die eigentliche Ursache korrigiert, kann sie eine deutliche Besserung bringen.
Mythos: Minimalinvasive Techniken helfen bei jedem Fall
Realität: Sie sind bei gut ausgewählten Profilen hilfreich, ersetzen aber nicht das klinische Urteil oder die Notwendigkeit einer Stabilisierung, wenn diese angezeigt ist.
Häufig gestellte Fragen
Kann es Jahre nach der Operation auftreten?
Ja. Es kann Monate nach der Operation auftreten, aber auch mehrere Jahre später. Der genaue Zeitpunkt variiert stark zwischen den Personen.
Bedeutet das, die erste Operation war ein Fehler?
Nicht unbedingt. Manchmal ist es Teil der biomechanischen Entwicklung und des vorherigen Zustands der Wirbelsäule, nicht eines isolierten technischen Fehlers.
Erfordert es immer eine erneute Fusion?
Nein. Das hängt davon ab, ob Instabilität, Deformität oder neurologische Kompression vorliegt und wie Sie auf konservative Maßnahmen reagieren.
Bestätigt die MRT das allein?
Nein. Die Bildgebung hilft sehr, muss aber mit den Symptomen und der Untersuchung korreliert werden.
Darf ich Sport treiben, wenn der Verdacht besteht?
In vielen Fällen ja, mit Anpassung und fachlicher Anleitung. Besteht jedoch progressive Schwäche oder Zeichen einer Rückenmarks- oder Cauda-equina-Kompression, hat eine dringende Untersuchung Priorität.
Lässt sich das vollständig verhindern?
Nicht immer. Risiken lassen sich jedoch mit guter operationsindikation, vernünftiger Korrektur der Ausrichtung, gepflegter Knochengesundheit und adäquater Nachsorge reduzieren.
Verhindert eine Arthroplastik dieses Problem vollständig?
Nicht vollständig. Sie kann einige Risiken in ausgewählten Profilen verringern, ist aber keine absolute Garantie und nicht für alle Patienten geeignet.
Glossar
- Wirbelkörperfusion: Operation, die zwei oder mehr Wirbel verbindet, um schmerzhafte oder instabile Bewegungen zu beseitigen.
- Angrenzendes Segment: Das Niveau direkt ober- oder unterhalb einer vorherigen Operation.
- Radikulopathie: Schmerz, Kribbeln oder Schwäche durch Reizung einer Nervenwurzel.
- Myelopathie: Beteiligung des Rückenmarks, oft mit Ungeschicklichkeit, schlechterem Gleichgewicht oder Schwäche.
- Neurogene Claudicatio: Schmerz oder Schweregefühl beim Gehen durch Nervenkompression, das sich beim Sitzen meist bessert.
- Pseudoarthrose: Ausbleiben der knöchernen Konsolidierung nach einer Fusion.
- Dekompression: Operation, die darauf abzielt, Nerven oder Rückenmark mehr Raum zu geben.
Referenzen
- Complex Spine Institute. Fusión lateral extrema XLIF.
Quelle anzeigen - Complex Spine Institute. Fusión oblicua lateral OLIF.
Quelle anzeigen - Huang X et al. Risk factors and treatment strategies for adjacent segment disease following spinal fusion. 2024.
Quelle anzeigen - Zhu Q et al. Incidence of Adjacent Segment Degeneration and Its Associated Risk Factors Following ACDF: A Meta-Analysis. 2024.
Quelle anzeigen - Wang N et al. Safety and clinical efficacy of endoscopic procedures for the treatment of adjacent segmental disease after lumbar fusion. 2023.
Quelle anzeigen - Zavras AG et al. Effect of device constraint: a comparative network meta-analysis of ACDF and cervical disc arthroplasty. 2024.
Quelle anzeigen - American Association of Neurological Surgeons. Cauda Equina Syndrome.
Quelle anzeigen - American College of Radiology. Appropriateness Criteria: Low Back Pain, con apartado específico para sospecha de cauda equina y antecedentes de cirugía lumbar con síntomas nuevos o progresivos.
Quelle anzeigen - NICE CKS. Neck pain – cervical radiculopathy: management, con recomendación de derivación urgente ante banderas rojas.
Quelle anzeigen
Dieser Inhalt dient zu Bildungszwecken und ersetzt keine individuelle medizinische Beurteilung. Wenn Sie progressive neurologische Symptome, Veränderungen der Schließmuskelfunktion, Fieber oder eine rasche Verschlechterung bemerken, suchen Sie umgehend medizinische Hilfe.