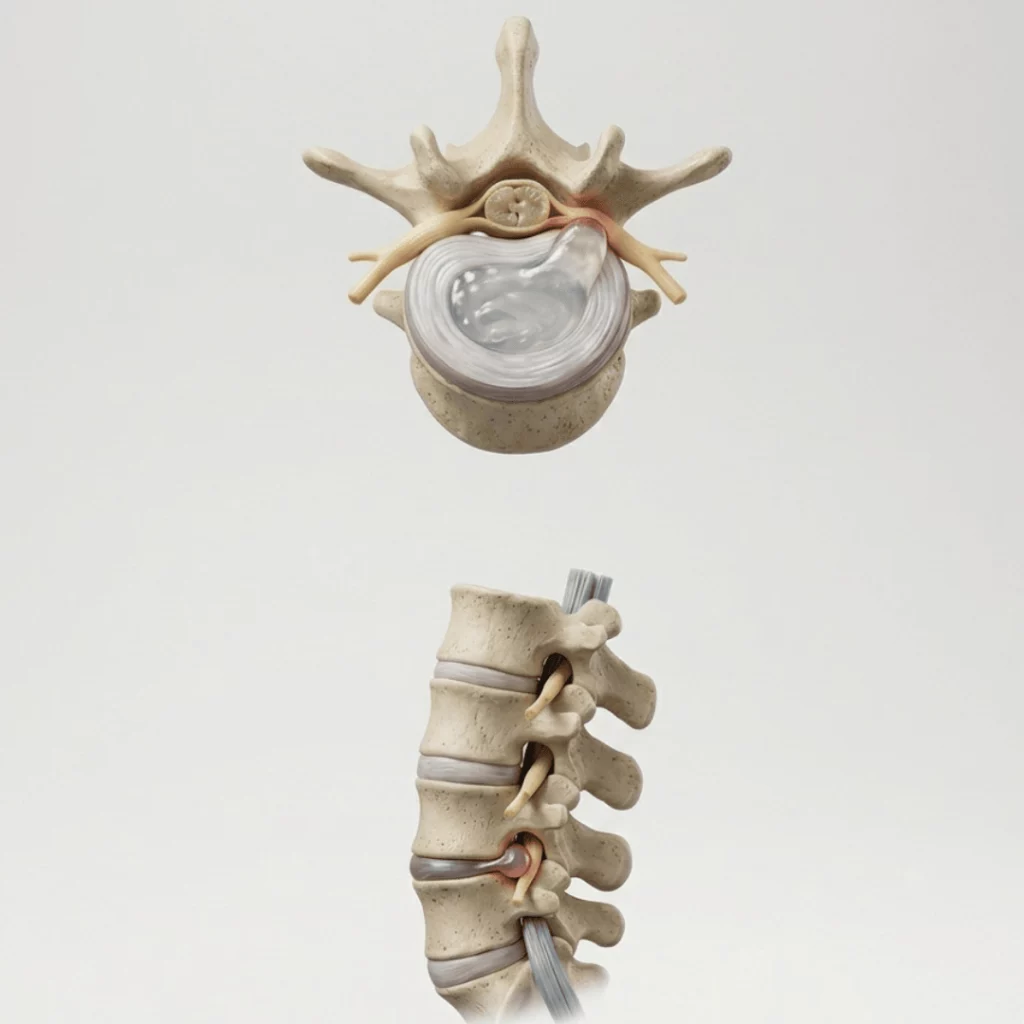
Eine lumbale Mikrodiskektomie wird meist dann erwogen, wenn ein Bandscheibenfragment eine Nervenwurzel komprimiert und anhaltende Ischiasbeschwerden, starke Behinderungen oder relevante neurologische Ausfälle verursacht. Sie wird nicht allein wegen eines „hässlichen“ MRT-Befunds empfohlen. Zunächst müssen Symptome, Untersuchung und Bildgebung miteinander korrelieren. Bei gut ausgewählten Patientinnen und Patienten bietet sie in der Regel schnellerere Linderung radikulärer Schmerzen als endloses Abwarten, beseitigt aber nicht vollständig das Risiko für anhaltende Schmerzen, ein Rezidiv oder die Notwendigkeit einer erneuten Operation.
- Nicht jeder lumbale Bandscheibenvorfall erfordert eine Operation.
- Die Mikrodiskektomie richtet sich vor allem gegen Beinschmerzen durch Nervenkompression und weniger gegen isolierte Kreuzschmerzen.
- Die MRT hilft sehr, entscheidet aber nicht allein.
- Bei richtiger Indikation kann die Operation die Ischiasbeschwerden früher lindern.
- Die Erholungszeit ist meist kürzer als bei Fusionsoperationen, erfordert aber weiterhin Vorsicht und schrittweises Vorgehen.
- Es gibt reale Risiken wie Infektion, Liquorverlust, Nervenverletzung oder Rezidiv des Bandscheibenvorfalls.
- Es existieren Warnzeichen, bei denen man nicht zu Hause abwarten sollte.
Was ist eine lumbale Mikrodiskektomie
Die lumbale Mikrodiskektomie ist ein chirurgischer Eingriff, bei dem das diskale Fragment, das eine Nervenwurzel im Lendenbereich reizt oder komprimiert, ganz oder teilweise entfernt wird. Vereinfacht gesagt geht es nicht darum, „den ganzen Rücken zu reparieren“, sondern den Nerv zu entlasten, der die Ischiasbeschwerden verursacht.
Der Begriff „mikro“ bezieht sich auf eine kleinere Exposition als bei einer klassischen offenen Operation und auf die Unterstützung durch Vergrößerung (Mikroskop). Das führt meist zu geringerer Muskeltraumatisierung und einer schnelleren Erholung als bei ausgedehnteren Eingriffen. Trotzdem bleibt es eine echte Operation mit Narkose, postoperativer Versorgung und Risiken, die man verstehen sollte.
Der klinische Kern ist folgender: Eine Operation macht eher Sinn, wenn das Hauptsymptom der in das Bein ausstrahlende Schmerz ist, eventuell mit Kribbeln, Taubheit oder Schwäche, und weniger, wenn vor allem unspezifische Kreuzschmerzen ohne klaren radikulären Anteil dominieren.
Symptome und Indikationen
Das typische Szenario ist eine Person mit Ischias durch einen lumbalen Bandscheibenvorfall, die seit Wochen starke Beinschmerzen hat, Schwierigkeiten beim Gehen, Schlafen, Sitzen oder Arbeiten hat und bei der das Problem nicht in angemessener Zeit abklingt. Ischiasschmerzen werden oft als Schmerzen beschrieben, die über Gesäß, Oberschenkel, Wade oder Fuß in die Extremität ziehen, manchmal mit elektrisierenden, brennenden oder einschießenden Gefühlen.
Zu den Hinweisen, die oft eine Mikrodiskektomie in Betracht ziehen lassen, gehören:
- Beinschmerzen deutlich stärker als Rückenschmerzen.
- Kribbeln oder Sensibilitätsverlust in einer Verteilung, die zu einer Nervenwurzel passt.
- Schwäche im Fuß oder Bein, zum Beispiel Schwierigkeiten, den Fuß anzuheben oder auf die Zehenspitzen zu gehen.
- Anhaltende Schmerzen trotz adäquater konservativer Therapie.
- Klare Übereinstimmung von Symptomen, klinischer Untersuchung und Bildgebung.
Es gibt auch Situationen, in denen die Operation früher ins Gespräch kommt: zum Beispiel bei fortschreitender Schwäche, sehr starken Schmerzen, die das tägliche Leben vollständig blockieren, oder bei Zeichen einer schweren Kompression, die eine dringende Abklärung erfordern.
Wie die Diagnose bestätigt wird
Die Diagnose sollte nicht allein auf einem Bild basieren. Viele Menschen haben auf der MRT Vorwölbungen oder Bandscheibenvorfälle und benötigen nie eine Operation. Wichtig ist, dass das, was man im Bild sieht, mit dem übereinstimmt, was du spürst und was der Untersucher klinisch findet.
Die Abklärung kombiniert in der Regel:
- Eine ausführliche Anamnese: Wo es schmerzt, wohin der Schmerz ausstrahlt, welche Positionen verschlechtern oder bessern, seit wann es besteht und wie sehr die Funktion beeinträchtigt ist.
- Neurologische Untersuchung: Kraft, Sensibilität, Reflexe und Tests zur neuralen Spannung.
- Magnetresonanztomographie (MRT) der Lendenwirbelsäule: Hauptuntersuchung, um die Bandscheibe, die Wurzel und den anatomischen Konflikt zu sehen.
- Weitere Untersuchungen in ausgewählten Fällen: CT, dynamische Röntgenaufnahmen oder neurophysiologische Studien bei diagnostischen Unsicherheiten oder vorangegangenen Operationen.
Ein häufiger Irrtum ist zu denken, ein „großer“ Vorfall müsse immer operiert werden und ein „kleiner“ nie. In der Praxis ist viel wichtiger, ob der Vorfall wirklich das klinische Bild erklärt. Ein sehr gut platzierter kleiner Vorfall kann heftigen Ischias verursachen, während ein auffälliger Befund manchmal nur ein Zufallsbefund ist.
Konservative Alternativen
Bevor eine Mikrodiskektomie in Erwägung gezogen wird, versucht man in den meisten Fällen eine strukturierte konservative Behandlung. Das bedeutet nicht absolute Bettruhe oder Resignation. Vielmehr umfasst es Aufklärung, Tätigkeitserhalt innerhalb des Verträglichen, progressives Übungsprogramm, vorsichtige Analgesie und aktive Physiotherapie.
Bei manchen Menschen werden auch epidurale Injektionen oder selektive Nervenblockaden erwogen, vor allem wenn sie helfen können, eine besonders schmerzhafte Phase zu kontrollieren oder die Rehabilitation zu erleichtern. Sie sind nicht für alle Fälle eine definitive Lösung, können aber bei ausgewählten Profilen Zeit und Linderung bringen.
Weiterhin ohne Operation zu versuchen, ist sinnvoller, wenn eine klare Tendenz zur Besserung besteht, die Kraft erhalten ist und die funktionelle Beeinträchtigung abnimmt. Unbegrenzt zu warten verliert an Sinn, wenn Wochen vergehen ohne Fortschritt, die Schmerzen weiterhin stark behindernd sind oder sich die neurologische Funktion verschlechtert.
Operative Alternativen
Die Mikrodiskektomie ist nicht die einzige operative Option, bleibt aber eine häufige Referenz bei lumbalen Bandscheibenvorfällen mit Ischias. Je nach Fall kommen auch endoskopische Techniken, größere Dekompressionen bei begleitender Spinalkanalstenose oder Fusionsoperationen bei signifikanter Instabilität in Frage.
Das ist wichtig, weil nicht jede „Operation wegen Bandscheibe“ dasselbe Ziel verfolgt. Bei einigen Patienten geht es primär darum, ein konkretes Bandscheibenfragment zu entfernen. Bei anderen muss eventuell der Kanal erweitert oder das Segment stabilisiert werden. Daher sind vereinfachende Botschaften wie „diese Technik ist immer besser“ irreführend. Die richtige Technik ist die, die das reale Problem mit dem geringsten vertretbaren Preis löst.
Nutzen gegenüber Risiken und Nebenwirkungen
Erwartbare Vorteile
Das vorrangige Ziel ist die Linderung radikulärer Schmerzen, also der Beinschmerzen. Bei vielen Patienten verbessert sich auch das Kribbeln, die Sensibilität und ein Teil der Schwäche, obwohl die neurologische Erholung nicht immer sofort oder vollständig ist. Je länger die Nervenwurzeln komprimiert waren und je schwerer der Defekt, desto vorsichtiger sollten die Erwartungen sein.
Ein weiterer Vorteil ist, dass die Erholung meist schneller verläuft als nach ausgedehnteren lumbalen Operationen. Viele Menschen gehen früh wieder zu Fuß, kommen innerhalb kurzer Zeit nach Hause und nehmen grundlegende Alltagsaufgaben schneller wieder auf. Eine schnelle Besserung heißt jedoch nicht, dass die komplette Genesung in wenigen Tagen erfolgt. Der Nerv braucht Zeit zur Erholung und die operierten Gewebe müssen verheilen.
Risiken und unerwünschte Wirkungen
Wie jede Wirbelsäulenoperation birgt auch die Mikrodiskektomie Risiken. Zu den bekanntesten zählen Infektion, Blutung, Liquorverlust durch Eröffnung der Dura mater, Nervenverletzung, Hämatom, anhaltende Schmerzen und das Rezidiv des Bandscheibenvorfalls am gleichen Segment.
Man sollte auch wissen, dass eine technisch einwandfreie Operation nicht zwangsläufig Schmerzfreiheit garantiert. Manchmal braucht der Nerv Wochen oder Monate, um sich zu erholen. In anderen Fällen bestanden mehrere Schmerzgeneratoren, und durch die Entlastung einer Wurzel verschwinden nicht alle Rückenbeschwerden. Das muss nicht bedeuten, dass die Operation falsch indiziert war, aber die Erwartungen sollten von Anfang an realistisch sein.
Kriterien für die Überweisung
Eine spezialisierte Abklärung ist meist dann sinnvoll, wenn eine Ischias den Gang, den Schlaf, die Arbeit oder die Selbstständigkeit deutlich einschränkt und nach mehreren Wochen adäquater konservativer Behandlung keine Besserung eintritt. Die Überweisung erhält höhere Priorität bei objektiver Schwäche, Fußheberschwäche, neurologischer Verschlechterung oder bei begründeter Unsicherheit, ob es sich wirklich um einen lumbalen Bandscheibenvorfall handelt.
Eine schnellere Abklärung ist auch angezeigt bei Voroperationen an der Lendenwirbelsäule, übermäßig starken Schmerzen, beidseitigen Symptomen, Störungen der Schließmuskelfunktion oder einem klinischen Muster, das nicht zu einer einfachen Ischias passt.
Realistische Erholungszeiten
Es gibt keinen einheitlichen Zeitplan, wohl aber realistische Spannen. In einer üblichen Heilung gehört frühes Aufstehen und Gehen zum Postoperative-Verlauf. Grundlegende häusliche Tätigkeiten werden meist innerhalb einiger Tage vorsichtig wieder aufgenommen. Bürotätigkeit kann oft innerhalb weniger Wochen wieder aufgenommen werden, wenn die Schmerzen kontrolliert sind und Pausen möglich sind. Körperlich belastende Arbeiten mit Heben oder wiederholten Drehungen erfordern in der Regel mehr Zeit und eine vorsichtigere Steigerung.
Die ersten Wochen konzentrieren sich auf Gehen, Schmerzmanagement, Vermeidung von Überlastung und das Wiedergewinnen von Vertrauen. Später werden Kraft, Beweglichkeit und funktionelle Belastbarkeit aufgebaut. Ein Gefühl von Verspannung oder gelegentlichen Beschwerden bedeutet nicht immer, dass etwas schief läuft. Besorgniserregender sind deutliche Verschlechterungstendenzen, starkes Wiederauftreten der Schmerzen oder neue neurologische Ausfälle.
Faktoren wie Rauchen, Übergewicht, Diabetes, schlechte Grundkondition, hohe Angst, vorheriger chronischer Schmerz oder eine sehr belastende berufliche Tätigkeit können die Erholung verlängern. Das ist keine Frage des Wollens, sondern reale Einflussgrößen, die vor einer Operation besprochen werden sollten.
Wann man in die Notaufnahme soll
Es gibt Warnzeichen, bei denen man nicht mehrere Tage abwarten sollte. Suchen Sie dringend ärztliche Hilfe, wenn Harn- oder Stuhlkontinenz verloren geht, Taubheit im Genital- oder Dammgebiet auftritt, rasch progrediente Schwäche entsteht, hohes Fieber mit starken Schmerzen auftritt, unerträgliche Schmerzen nicht nachlassen oder nach der Operation eine plötzliche neurologische Verschlechterung eintritt.
Außerhalb dieser Alarmzeichen lassen sich viele postoperative Unsicherheiten bei einer geplanten Nachsorge klären, sofern der allgemeine Verlauf sinnvoll erscheint.
Mythen und Realitäten
Mythos: Wenn ich operiert werde, wird mein Rücken wie neu sein
Realität: Die Mikrodiskektomie zielt darauf ab, einen konkreten nervalen Konflikt zu lösen. Sie verjüngt die gesamte Bandscheibe nicht und beseitigt nicht zwangsläufig alle Rückenschmerzen für immer.
Mythos: Wenn ich länger durchhalte, vermeide ich fast sicher die Operation
Realität: Manche Menschen verbessern sich mit der Zeit, andere stagnieren oder verschlechtern sich. Die Entscheidung sollte nicht aus bloßem Ausharren erfolgen, sondern darauf basieren, wie sich Schmerz, Funktion und Kraft entwickeln.
Mythos: Ein großer Vorfall zwingt immer zur Operation
Realität: Es wird die Person behandelt, nicht das Bild. Die klinische Korrelation ist entscheidend.
Mythos: Nach der Mikrodiskektomie kann ich kein normales Leben mehr führen
Realität: Viele Menschen erreichen wieder ein sehr funktionelles Leben, aber der Prozess ist schrittweise und erfordert vernünftige Gewohnheiten.
Häufig gestellte Fragen
Hilft die lumbale Mikrodiskektomie bei jedem Rückenschmerz?
Nein. Ihr Hauptziel ist die Entlastung einer Nervenwurzel bei Ischias oder anderen radikulären Symptomen. Wenn das dominierende Problem eine unspezifische Lumbalgie ohne radikulären Bezug ist, ändert sich die Indikation deutlich.
Wie lange sollte man warten, bevor man sie erwägt?
Das hängt von der Schmerzintensität, der Reaktion auf konservative Therapie und dem Vorhandensein eines neurologischen Defizits ab. In vielen Fällen versucht man mehrere Wochen konservative Maßnahmen, aber bei Kraftverlust oder neurologischem Notfall kann die Wartezeit kürzer sein.
Ist die Erholungsphase sehr schmerzhaft?
Sie ist meist erträglicher als bei größeren lumbalen Eingriffen, doch in den ersten Tagen können Beschwerden in der operierten Region, ein Gefühl von Verspannung oder anhaltende Reizungen des Nervs auftreten.
Kann ich am gleichen Ort wieder einen Bandscheibenvorfall bekommen?
Ja. Rezidive kommen vor. Das bedeutet nicht, dass es bei allen Patienten üblich ist, aber es ist eine reale Möglichkeit, über Risikofaktoren und präventive Maßnahmen sollte man sprechen.
Was, wenn die Beinschmerzen besser werden, ich aber noch Kribbeln habe?
Das kann passieren. Schmerzen klingen oft schneller ab als andere neurologische Empfindungen. Die Nervenregeneration kann langsamer verlaufen und folgt nicht immer einer linearen Reihenfolge.
Ist die Endoskopie besser als die Mikrodiskektomie?
Nicht in jedem Fall. Es gibt Situationen, in denen die endoskopische Chirurgie sehr gut passt und andere, in denen die Mikrodiskektomie weiterhin eine exzellente Option ist. Die Wahl hängt von der Art des Vorfalls, der Anatomie, der Erfahrung des Teams und dem eigentlichen Ziel der Operation ab.
Wann kann ich wieder Auto fahren oder arbeiten?
Es gibt kein allgemeingültiges Datum. Das hängt von Schmerzstatus, Art der Arbeit, eingenommener Medikation und dem klinischen Verlauf ab. Vernünftig ist es, Zeitspannen zu besprechen und die Rückkehr schrittweise anzupassen.
Glossar
- Lumbaler Bandscheibenvorfall: Hervortreten oder Verschiebung eines Teils der Bandscheibe im unteren Rückenbereich.
- Ischias: Schmerz, der aufgrund von Reizung oder Kompression einer lumbalen Nervenwurzel ins Bein ausstrahlt.
- Radikulopathie: Syndrom von Symptomen durch Beteiligung einer Nervenwurzel, wie Schmerz, Kribbeln, Sensibilitätsverlust oder Schwäche.
- Mikrodiskektomie: Operation, die darauf abzielt, das Bandscheibenfragment zu entfernen, das den Nerv komprimiert.
- Neurologisches Defizit: Verlust von Kraft, Sensibilität oder Reflexen durch Beeinträchtigung des Nervensystems.
- Rezidiv: Wiederauftreten des Problems nach einer vorübergehenden Besserung, zum Beispiel eine erneute Herniation am gleichen Level.
- Dura mater: die Membran, die die Nervenwurzeln und die Rückenmarksflüssigkeit umgibt.
- Liquorleck: Austritt der die Nerven und das Rückenmark umgebenden Flüssigkeit infolge einer unbeabsichtigten Öffnung der Dura mater.
Zusammenfassend sollte die lumbale Mikrodiskektomie weder als persönliches Scheitern noch als magische Lösung betrachtet werden. Sie ist ein nützliches Instrument, wenn das Problem klar definiert ist, wenn Schmerz oder Defizit dies rechtfertigen und wenn ehrlich kommuniziert wird, was sich verbessern kann, welche Risiken bestehen und wie die realistische Erholung aussieht.
Quellen
- North American Spine Society – Lumbar Disc Herniation with Radiculopathy
- NICE – Low back pain and sciatica in over 16s: assessment and management
- ACR Appropriateness Criteria – Low Back Pain
- AANS – Herniated Disc
- A Systematic Review of Treatment Guidelines for Lumbar Disc Herniation
- Indications for surgery versus conservative treatment in the management of lumbar disc herniations
- Return to Work After Lumbar Microdiskectomy
- Discectomy versus sequestrectomy in the treatment of lumbar disc herniation
- Risk Factors and Reoperation Rate in Revision Lumbar Disc Herniation Surgery
- Patient Factors Associated with Recurrent Herniation and Revision Surgery Following Lumbar Microdiscectomy
- Management of recurrent lumbar disc herniation
- Full-endoscopic versus microscopic lumbar discectomy
Dieser Inhalt ist edukativ und ersetzt nicht die individuelle ärztliche Beurteilung. Die endgültige Entscheidung hängt von deinen Symptomen, der Untersuchung, den bildgebenden Befunden und dem Verlauf unter konservativer Therapie ab.