La fusión de la articulación sacroilíaca (SIJ) puede aliviar el dolor en casos seleccionados con confirmación diagnóstica y fracaso de tratamientos conservadores. En 2024–2025 la evidencia es heterogénea: existen ensayos favorables frente a manejo no quirúrgico, pero un ensayo con cirugía simulada no halló superioridad a 6 meses. La clave es una buena selección (dolor confirmado por bloqueos, pruebas clínicas concordantes y ausencia de otras fuentes) y una expectativa realista sobre beneficios y riesgos.
- Útil en dolor sacroilíaco crónico refractario con diagnóstico confirmado.
- Antes: educación, fisioterapia activa, analgésicos prudentes e infiltraciones selectivas.
- Beneficio medio: reducción del dolor y mejor función en pacientes bien seleccionados; resultados dispares según técnica.
- Riesgos: malposición, lesión neural/vascular, falta de fusión y necesidad de revisión.
- Recuperación típica: deambulación precoz; vuelta a trabajo de oficina en 2–6 semanas y esfuerzos mayores en 8–12 semanas, si no hay complicaciones.
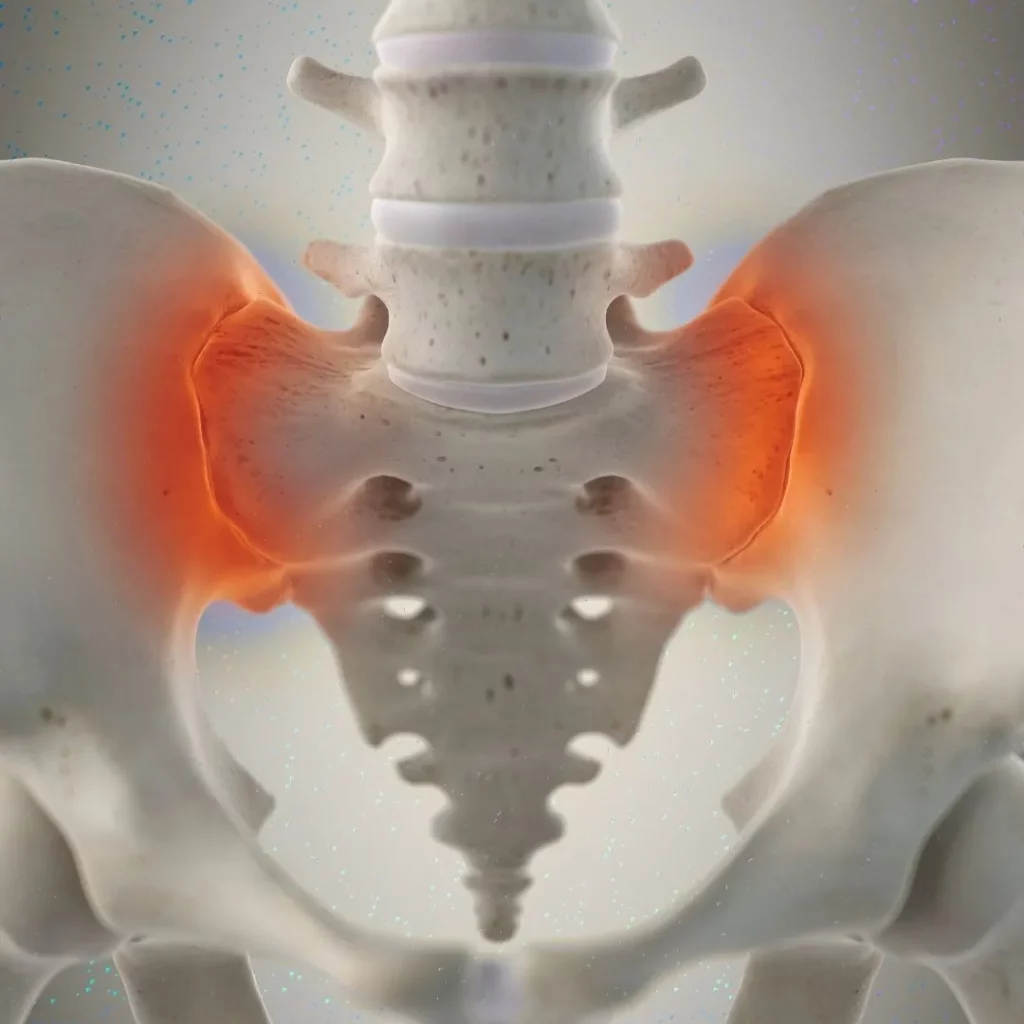
¿Qué es el dolor de la articulación sacroilíaca?
La SIJ une el sacro con los huesos ilíacos. Su movimiento es limitado, pero la degeneración, la sobrecarga, el embarazo, traumatismos o cirugías previas pueden inflamarla y producir dolor en nalga baja y región lumbosacra, a veces con irradiación inguinal o posterior del muslo. El diagnóstico es clínico y funcional: historia compatible, maniobras provocativas positivas y, sobre todo, respuesta a bloqueos diagnósticos con anestésico local.
Síntomas e indicaciones: ¿quién podría beneficiarse?
- Dolor localizado en la nalga baja, empeora al estar de pie o al subir/bajar escaleras.
- Maniobras clínicas positivas en batería (p. ej., FABER/Patrick, compresión y distracción pélvica) realizadas por profesionales capacitados.
- Confirmación con uno o dos bloqueos diagnósticos de la SIJ que alivian el dolor de forma significativa durante horas.
- Fracaso de un plan conservador bien ejecutado (educación, ejercicio terapéutico, modificación de cargas, analgésicos prudentes, infiltraciones) durante varias semanas.
- Ausencia de otras causas principales (estenosis central severa, radiculopatía dominante, patología coxofemoral) en la evaluación.
Pruebas y diagnóstico útil
Lo que suele aportar valor: anamnesis y exploración dirigidas; radiografías pélvicas para descartar otras causas; resonancia o TAC si se sospechan lesiones óseas o para planificar implantes; bloqueos diagnósticos guiados por imagen que confirman la fuente del dolor. Lo que raramente cambia decisiones: pruebas indiscriminadas sin correlación clínica, o infiltrar sin criterio.
Alternativas a la cirugía (y cuándo agotarlas)
- Programa activo de fisioterapia enfocado en control lumbopélvico, fuerza glútea y estabilización.
- Analgésicos no opioides, coadyuvantes en cuadros neuropáticos; evitar opioides crónicos.
- Infiltraciones intraarticulares o periarticulares con anestésico/corticoide: alivio temporal que también ayuda al diagnóstico.
- Radiofrecuencia de ramas laterales en casos seleccionados.
Estas opciones deben intentarse y documentarse antes de plantear la fusión, salvo contraindicaciones.
¿En qué consiste la fusión sacroilíaca mínimamente invasiva?
El objetivo es estabilizar la SIJ para reducir el micromovimiento doloroso. A través de incisiones pequeñas, se introducen implantes (p. ej., tornillos o dispositivos triangulares) desde el ilion hacia el sacro bajo control de rayos X o navegación. Existen abordajes lateral y posterior/posterolateral; difieren en la trayectoria, el anclaje y el perfil de complicaciones. La cirugía suele durar 30–90 minutos por lado y permite deambulación precoz con ayudas.
Beneficios esperables (y su variabilidad)
- En cohortes bien seleccionadas, la mayoría de pacientes reporta mejoría clínica significativa del dolor y de la función en los primeros meses.
- Ensayos frente a tratamiento conservador han mostrado superioridad en dolor/discapacidad a corto plazo, pero un ensayo con cirugía simulada no encontró diferencias a los 6 meses, lo que subraya la importancia de la selección y el seguimiento.
- La tasa de complicaciones y de revisión varía según técnica y experiencia, con cifras bajas en manos expertas, pero no nulas.
Riesgos y efectos adversos
- Infección, sangrado, trombosis, dolor persistente.
- Malposición del implante, lesión de raíces sacras o forámenes.
- Falta de fusión (no unión ósea) y necesidad de reintervención.
- Complicaciones específicas del abordaje (p. ej., mayor tasa de complicaciones reportada en algunas series con el abordaje lateral frente al posterior).
La decisión debe tomarse tras valorar pros y contras frente a continuar con manejo conservador o radiofrecuencia.
Criterios prácticos para derivación/valoración quirúrgica
- Dolor sacroilíaco ≥ 6 meses con impacto funcional importante pese a tratamiento conservador bien pautado.
- Exploración positiva en varias maniobras y bloqueos diagnósticos con alivio marcado.
- Imagen utilizada para descartar otras fuentes y planificar.
- Comprensión de expectativas realistas y adherencia a rehabilitación posoperatoria.
Tiempos de recuperación realistas
- Alta: el mismo día o al día siguiente, según comorbilidades.
- Deambulación: precoz con ayudas; caminar a diario en casa.
- Trabajo de oficina: 2–6 semanas si dolor controlado.
- Trabajo físico/impacto: 8–12 semanas o más, según evolución.
- Consolidación ósea: meses; controles clínicos y, si procede, imagen.
Cuándo acudir a urgencias
- Dolor desproporcionado que no cede con analgesia pautada.
- Fiebre persistente, enrojecimiento o supuración de la herida.
- Déficit neurológico nuevo (debilidad, anestesia en silla de montar) o incontinencia.
- Signos de trombosis (hinchazón, dolor intenso en pantorrilla).
Mitos y realidades
- “La fusión SIJ cura siempre el dolor lumbar.” Realidad: solo ayuda cuando la SIJ es la fuente principal y está bien documentado.
- “Si me opero, no necesito rehabilitación.” Realidad: el ejercicio guiado sigue siendo clave.
- “Todas las técnicas son iguales.” Realidad: los abordajes tienen perfiles de complicación y anclaje diferentes.
- “Si no mejoro en 2 semanas, es un fracaso.” Realidad: la mejoría es progresiva; la consolidación tarda meses.
Preguntas frecuentes
¿Cómo se confirma que el dolor viene de la SIJ?
Con historia y exploración compatibles y uno o dos bloqueos diagnósticos que alivian claramente el dolor durante horas.
¿Debo agotar la fisioterapia antes de operarme?
Sí; la mayoría mejora con un plan activo y medidas analgésicas. La cirugía se valora tras fracaso documentado.
¿Qué técnica es “mejor”: lateral o posterior?
Depende de la anatomía y la experiencia del equipo. Algunos análisis reportan distinta tasa de complicaciones y revisión entre abordajes.
¿Se puede operar ambos lados?
En casos seleccionados; la indicación bilateral debe individualizarse y puede hacerse en tiempos separados.
¿Cuándo podré conducir o trabajar?
Conducción cuando el dolor esté controlado y no se tomen sedantes; trabajo de oficina 2–6 semanas, físico 8–12 semanas aproximadas.
¿Qué pasa si no me fusiona el hueso?
Puede persistir dolor y valorarse una revisión; el seguimiento es esencial para detectarlo a tiempo.
Glosario
- SIJ: articulación sacroilíaca, entre sacro e ilion.
- Bloqueo diagnóstico: inyección de anestésico para confirmar la fuente del dolor.
- Abordaje lateral/posterior: trayectoria del implante desde el ilion hacia el sacro por diferentes rutas.
- Pseudoartrosis: falta de consolidación ósea tras un intento de fusión.
Referencias
- Tratamientos de la articulación sacroilíaca: opciones conservadoras y quirúrgicas. https://complexspineinstitute.com/tratamientos/tratamientos-de-la-sacroiliaca/
- NICE. Minimally invasive sacroiliac joint fusion surgery for chronic sacroiliac pain (IPG578). 2017. https://www.nice.org.uk/guidance/ipg578
- Polly DW et al. Randomized Controlled Trial of Minimally Invasive SI Joint Fusion vs Non-Surgical Management. Neurosurgery. 2015. https://journals.lww.com/neurosurgery/fulltext/2015/11000/randomized_controlled_trial_of_minimally_invasive.2.aspx
- Randers EM et al. Minimally invasive sacroiliac joint fusion vs sham operation: double-blind RCT. EClinicalMedicine. 2024. https://pubmed.ncbi.nlm.nih.gov/38328752/
- Medani K et al. Lateral vs posterior approaches in SIJ fusion: meta-analysis. 2025. https://www.sciencedirect.com/science/article/pii/S2772529425000311
- Amer MH et al. Minimally invasive SIJ fusion: review and case series. 2022. https://pmc.ncbi.nlm.nih.gov/articles/PMC9595039/
- UnitedHealthcare Policy. Sacroiliac Joint Interventions. 2025. https://www.uhcprovider.com/content/dam/provider/docs/public/policies/index/commercial/sacroiliac-joint-interventions-12012025.pdf
Contenido educativo. No sustituye la valoración médica individual ni las indicaciones de tu especialista.