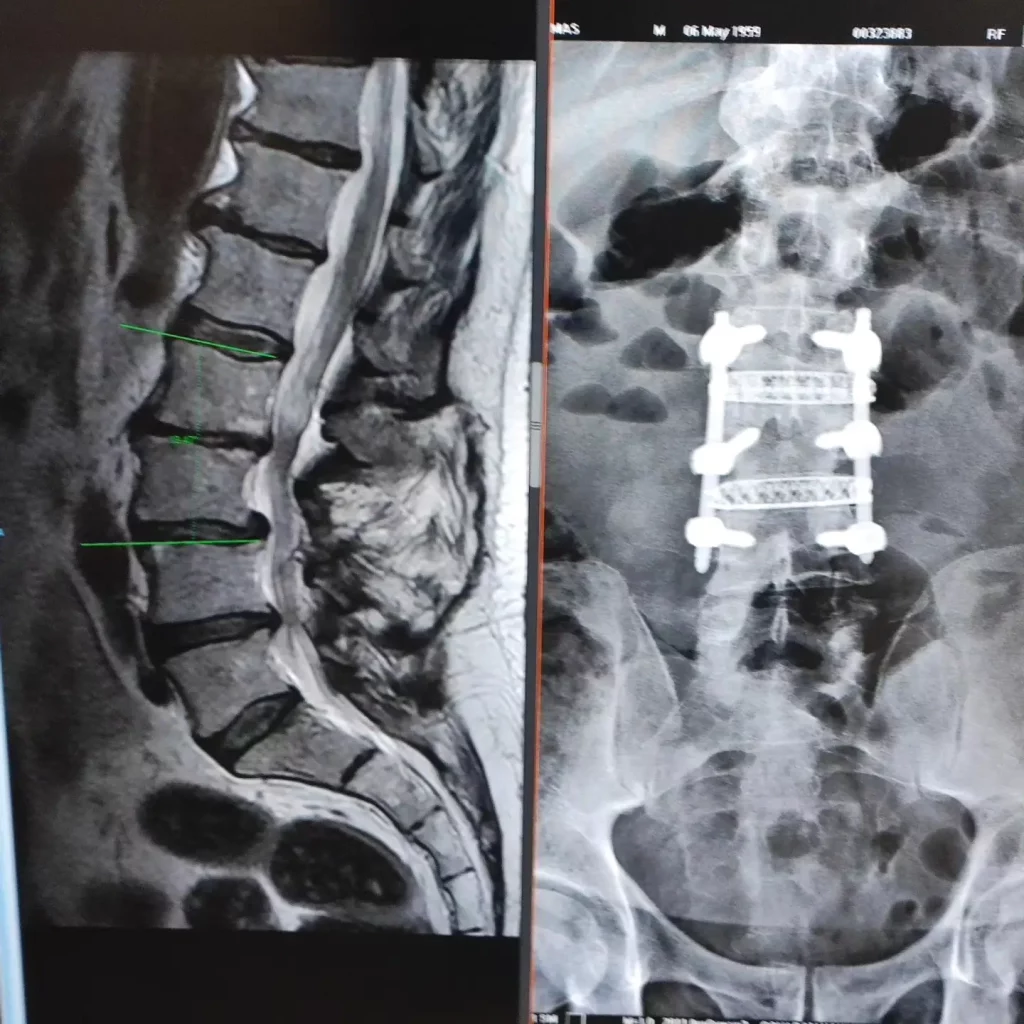
Después de una fusión cervical o lumbar, muchas personas mejoran de forma clara. Pero a veces, meses o años después, aparece un dolor nuevo, vuelven los hormigueos o caminar empieza a costar otra vez. No siempre significa lo mismo. En algunos casos, el problema está en el segmento vecino a la cirugía previa y eso es lo que se conoce como síndrome del segmento adyacente.
El síndrome del segmento adyacente no es simplemente “desgaste porque sí” ni significa que toda fusión acabe mal. Se refiere a cuando el nivel de arriba o de abajo de una fusión desarrolla cambios que además producen síntomas reales, como dolor radicular, claudicación, debilidad o incluso compresión medular. El reto está en distinguirlo de otros escenarios parecidos, como una pseudoartrosis, una recaída discal, dolor sacroilíaco o una evolución posoperatoria todavía esperable.
Qué es y qué no es el síndrome del segmento adyacente
Primero conviene aclarar un matiz importante. No es lo mismo ver cambios en una radiografía o en una resonancia que tener una enfermedad con síntomas. Muchas personas operadas desarrollan cierto desgaste en el nivel vecino con el paso del tiempo y no por eso necesitan tratamiento. Hablamos de síndrome del segmento adyacente cuando esos cambios se asocian a síntomas y limitación real.
Puede ocurrir en la columna cervical o en la lumbar. En el cuello, suele manifestarse con dolor que baja al brazo, hormigueo, pérdida de fuerza o signos de compresión de la médula. En la zona lumbar, lo más típico es dolor irradiado a la pierna, sensación de pesadez al caminar, dolor mecánico nuevo o empeoramiento progresivo de la función.
La causa no depende de un único factor. Influyen la biomecánica tras la fusión, la edad, el estado previo de los discos vecinos, la alineación de la columna, la calidad ósea, el número de niveles operados y, en algunos casos, decisiones técnicas del procedimiento inicial. Por eso dos personas con una cirugía parecida pueden tener evoluciones muy distintas.
9 señales que pueden hacerlo sospechar
1. Mejoraste tras la cirugía y meses o años después apareció un dolor distinto
Una de las pistas más habituales es haber tenido una etapa razonablemente buena y notar luego un dolor nuevo. No tiene por qué ser insoportable, pero sí diferente al de la recuperación habitual.
2. El dolor se desplaza al brazo o a la pierna con un patrón nervioso
Si el dolor baja por un brazo o una pierna, con hormigueo, corriente, entumecimiento o pérdida de fuerza, hay que pensar en una compresión radicular del nivel vecino.
3. Caminar se vuelve difícil y sentarte te alivia
En la zona lumbar, cuando aparece claudicación neurógena, muchas personas refieren que pueden caminar solo cierta distancia y necesitan parar o sentarse para seguir.
4. El cuello o la espalda vuelven a sentirse “rígidos” pero no solo por la fusión previa
La rigidez aislada puede ser parte esperable de la evolución, pero cuando se acompaña de dolor progresivo, pérdida de función o síntomas neurológicos merece revisión.
5. Aparece torpeza en manos, peor equilibrio o marcha inestable
Esto es especialmente importante en la columna cervical. Puede sugerir mielopatía, es decir, afectación de la médula, y no debería banalizarse.
6. El dolor ya no encaja con el calendario típico de recuperación
Tras una fusión es normal tener molestias durante semanas o meses. La señal de alarma es cuando el patrón cambia, se estanca o empeora de forma clara sin una explicación simple.
7. La postura empeora o cuesta más mantenerse erguido
En la columna lumbar, una mala alineación o la sobrecarga de niveles vecinos puede hacer que estar de pie mucho rato resulte cada vez más difícil.
8. Las pruebas anteriores “salieron bien”, pero la función sigue bajando
A veces una resonancia antigua o una radiografía aislada no explican del todo lo que pasa. Cuando la función empeora, hay que volver a correlacionar síntomas, exploración e imagen actualizada.
9. Te han dicho que todo es “normal por la cirugía” pero el impacto real aumenta
No todo dolor posoperatorio tardío es normal. Si afecta al sueño, al trabajo, a caminar o a tareas básicas, conviene revisar el caso con contexto y no solo con una frase tranquilizadora.
Cómo se diagnostica de forma razonable
El diagnóstico no debería hacerse solo con una resonancia ni solo con lo que siente el paciente. La clave está en unir historia clínica, exploración neurológica e imagen. Lo que se busca es responder a tres preguntas: qué síntomas hay, en qué nivel podrían originarse y si ese nivel es adyacente a la fusión previa.
La resonancia magnética suele ser la prueba más útil cuando hay dolor irradiado, sospecha de estenosis, radiculopatía o compresión medular. Las radiografías dinámicas pueden ayudar si se sospecha inestabilidad. El TAC suele ser especialmente útil cuando también hay que revisar cómo está la fusión previa, el material o la alineación ósea.
También es importante no caer en diagnósticos automáticos. Un paciente con dolor tras una fusión puede tener pseudoartrosis, dolor facetario, dolor sacroilíaco, una hernia recurrente o incluso una causa no espinal. El mejor diagnóstico suele ser el que explica a la vez la clínica, la exploración y la imagen, no el que suena más espectacular.
Alternativas no quirúrgicas
No todos los casos acaban en una nueva operación. Si no hay déficit neurológico progresivo ni inestabilidad importante, suele ser razonable empezar por opciones conservadoras. El objetivo es reducir dolor, recuperar función y ganar tiempo para ver la evolución real.
Las medidas más habituales incluyen educación, actividad adaptada, fisioterapia dirigida, analgesia prudente y, en casos seleccionados, infiltraciones o técnicas intervencionistas sobre facetas o raíces. En algunos perfiles, sobre todo si el dolor es mixto y no hay deformidad ni inestabilidad marcada, esto puede ser suficiente para controlar síntomas.
Conviene tener expectativas realistas. El tratamiento conservador no “desfusiona” la columna ni corrige una compresión grave, pero sí puede mejorar mucho la calidad de vida en casos moderados o ayudar a decidir con más calma si la cirugía compensa.
Cuándo puede plantearse cirugía
La cirugía suele entrar en la conversación cuando fallan las medidas conservadoras bien hechas, cuando hay déficit neurológico progresivo o cuando existe inestabilidad, deformidad o compresión relevante de raíces o médula.
No existe una sola cirugía válida para todos. A veces basta una descompresión focal si el problema principal es la compresión nerviosa y la columna es estable. En otros casos hay que ampliar la fusión, corregir alineación o combinar descompresión con nueva instrumentación. En perfiles seleccionados, algunas técnicas de preservación de movimiento o abordajes mínimamente invasivos pueden ser una opción, pero dependen mucho del contexto anatómico y de la cirugía previa.
La pregunta importante no es “si me pueden operar”, sino “qué objetivo concreto persigue esa cirugía”. Descomprimir una raíz, estabilizar un segmento, corregir una desalineación o revisar un fallo mecánico son escenarios distintos, con riesgos y recuperaciones diferentes.
Beneficios y riesgos reales del tratamiento
Beneficios esperables
Cuando la indicación es correcta, los beneficios más razonables son aliviar el dolor radicular, mejorar la marcha, reducir la claudicación, recuperar fuerza o frenar el deterioro neurológico. En algunos casos también mejora la postura funcional y la tolerancia a estar de pie.
Riesgos y efectos adversos
El tratamiento conservador puede no ser suficiente. Las infiltraciones pueden aliviar de forma temporal y no siempre cambian la historia natural. La cirugía, por su parte, puede implicar infección, sangrado, lesión nerviosa, fuga de líquido cefalorraquídeo, trombosis, fallo del material, no unión y la posibilidad de necesitar nuevas revisiones.
Además, una reintervención no equivale a “volver a empezar”. Suele ser más exigente que una cirugía primaria y necesita una planificación especialmente cuidadosa. Aun así, eso no significa que esté condenada a ir mal. Significa que el balance beneficio-riesgo debe estar muy bien explicado.
Criterios para derivación
Conviene pedir valoración especializada si aparece dolor radicular incapacitante después de una fusión, si caminar cada vez cuesta más, si hay debilidad progresiva, si reaparecen hormigueos persistentes o si existe un cambio claro respecto a la mejoría inicial.
La derivación debería ser más rápida cuando hay sospecha de mielopatía cervical, signos de inestabilidad, dolor severo con deterioro funcional acelerado o dudas razonables sobre si el problema es el segmento adyacente, la fusión previa u otra fuente de dolor.
Tiempos de recuperación realistas
No hay un calendario único. Si el manejo es conservador, una parte de la mejoría puede verse en 6 a 12 semanas, siempre que el plan esté bien orientado. Tras una cirugía de revisión o ampliación de fusión, la recuperación depende del nivel, de si se ha hecho solo descompresión o también instrumentación, de la calidad ósea y de la salud general.
De forma muy orientativa, tareas ligeras pueden retomarse en pocas semanas tras procedimientos limitados. La vuelta al trabajo sedentario puede tardar varias semanas. Si la cirugía es más extensa o físicamente exigente, los plazos pueden irse a meses. Lo más honesto es hablar de rangos y no de fechas milagro.
Cuándo acudir a urgencias
Hay síntomas que no deberían esperar una cita ordinaria. En la zona lumbar, destacan la retención urinaria, la incontinencia nueva, la anestesia en silla de montar y la debilidad rápidamente progresiva en piernas. En la columna cervical, son especialmente preocupantes la pérdida rápida de fuerza, el empeoramiento de la marcha, la torpeza marcada de manos o signos de compresión medular.
También requieren atención urgente fiebre con dolor intenso, herida quirúrgica inflamada o dolor acompañado de deterioro general, porque obligan a descartar infección u otras complicaciones.
Mitos y realidades
Mito: si aparece desgaste en el nivel de al lado, seguro que tendré síntomas
Realidad: no. Hay hallazgos radiológicos que nunca llegan a dar problemas clínicos relevantes.
Mito: si me vuelven a doler la espalda o el cuello, es que la fusión “ha salido mal”
Realidad: puede deberse a varias causas, entre ellas el segmento adyacente, pero también a otras fuentes mecánicas o neurológicas.
Mito: una nueva operación siempre será peor que la primera
Realidad: una revisión puede ser más compleja, pero cuando corrige la causa real puede aportar una mejoría importante.
Mito: las técnicas mínimamente invasivas sirven para cualquier caso
Realidad: ayudan en perfiles bien seleccionados, pero no sustituyen el criterio clínico ni la necesidad de estabilizar cuando hace falta.
Preguntas frecuentes
¿Puede aparecer años después de la cirugía?
Sí. Puede aparecer meses después, pero también varios años más tarde. El tiempo exacto varía mucho entre personas.
¿Significa que la primera operación fue un error?
No necesariamente. A veces forma parte de la evolución biomecánica y del estado previo de la columna, no de un fallo técnico aislado.
¿Siempre requiere otra fusión?
No. Depende de si hay inestabilidad, deformidad, compresión neurológica y de cómo respondes a las opciones conservadoras.
¿La resonancia lo confirma por sí sola?
No. La imagen ayuda mucho, pero debe correlacionarse con los síntomas y la exploración.
¿Puedo hacer ejercicio si me lo sospechan?
En muchos casos sí, con adaptación y guía profesional. Pero si hay debilidad progresiva o signos de compresión medular o cauda equina, la prioridad es una valoración urgente.
¿Se puede prevenir del todo?
No siempre. Sí se pueden reducir riesgos con buena indicación quirúrgica, corrección razonable de la alineación, salud ósea cuidada y seguimiento adecuado.
¿La artroplastia evita por completo este problema?
No por completo. Puede reducir algunos riesgos en perfiles seleccionados, pero no es una garantía absoluta y no sirve para todos los pacientes.
Glosario
- Fusión vertebral: cirugía que une dos o más vértebras para eliminar movimiento doloroso o inestable.
- Segmento adyacente: nivel que queda justo por encima o por debajo de una cirugía previa.
- Radiculopatía: dolor, hormigueo o debilidad por irritación de una raíz nerviosa.
- Mielopatía: afectación de la médula espinal, a menudo con torpeza, peor equilibrio o debilidad.
- Claudicación neurógena: dolor o pesadez al caminar por compresión nerviosa, que suele mejorar al sentarse.
- Pseudoartrosis: falta de consolidación ósea tras una fusión.
- Descompresión: cirugía dirigida a dar más espacio a nervios o médula.
Referencias
- Complex Spine Institute. Fusión lateral extrema XLIF.
Ver referencia - Complex Spine Institute. Fusión oblicua lateral OLIF.
Ver referencia - Huang X et al. Risk factors and treatment strategies for adjacent segment disease following spinal fusion. 2024.
Ver referencia - Zhu Q et al. Incidence of Adjacent Segment Degeneration and Its Associated Risk Factors Following ACDF: A Meta-Analysis. 2024.
Ver referencia - Wang N et al. Safety and clinical efficacy of endoscopic procedures for the treatment of adjacent segmental disease after lumbar fusion. 2023.
Ver referencia - Zavras AG et al. Effect of device constraint: a comparative network meta-analysis of ACDF and cervical disc arthroplasty. 2024.
Ver referencia - American Association of Neurological Surgeons. Cauda Equina Syndrome.
Ver referencia - American College of Radiology. Appropriateness Criteria: Low Back Pain, con apartado específico para sospecha de cauda equina y antecedentes de cirugía lumbar con síntomas nuevos o progresivos.
Ver referencia - NICE CKS. Neck pain – cervical radiculopathy: management, con recomendación de derivación urgente ante banderas rojas.
Ver referencia
Este contenido tiene fines educativos y no sustituye una valoración médica individual. Si tienes síntomas neurológicos progresivos, cambios en esfínteres, fiebre o empeoramiento rápido, busca atención médica urgente.